Материал: ХБП+и+СС+риск

К 50-ЛЕТИЮ РОССКЛИНИЧЕСКИЕЙСКОГО КАРДИЕКОМЕНДАЦИИЛОГИЧЕСКОГО ОБЩЕСТВА
Важно учитывать, что тиазидные диуретики, широко используемые в составе фиксированных комбинаций, становятся малоэффективны, начиная с 3б стадии ХБП, и связаны с высоким риском гиперурикемии. Для поздних стадий ХБП предпочтительно использование петлевых диуретиков.
В исследовании ACCOMPLISH комбинация ингибитора АПФ с блокатором кальциевых каналов по сравнению с комбинацией ингибитора АПФ с тиазидным диуретиком была более эффективна в отношении предотвращения повышения креатинина сыворотки, но менее эффективна в отношении профилактики протеинурии [5, 6].
Бета-адреноблокаторы, агонисты имидазолиновых рецепторов, альфа-адреноблокаторы, альфа-бета адреноблокаторы также могут использоваться при тяжелой АГ в качестве препаратов 3–4 ряда.
Возможности комбинированного назначения двух блокаторов РААС (ингибитор АПФ+БРА, БРА+ингибитор ренина, ингибитор АПФ+ингибитор ренина) с целью более полного антипротеинурического эффекта активно изучались в последние годы. Было установлено, что при выраженной протеинурии эти комбинации оказывают более выраженный антипротеинурический эффект по сравнению с монотерапией, однако преимущества комбинации в отношении темпов снижения СКФ остаются недоказанными. При альбуминурии уровня А1-А2 преимуществ комбинации двух блокаторов РААС в отношении снижения альбуминурии не установлено, в то же время по сравнению с монотерапией значительно повышается риск ОПП и гиперкалиемии, особенно у пожилых пациентов [8, 10]. На сегодняшний день комбинация двух блокаторов РААС не рекомендуется для широкого применения, несмотря на то, что она может быть эффективна при протеинурии более 1 г/сут, персистирующей на фоне монотерапии.
Антагонисты альдостерона обладают хорошим антигипертензивным эффектом, а также благоприятно воздействуют на процессы ремоделирования миокарда и фиброгенеза в почках и могут назначаться в дополнение к ингибитору АПФ или БРА, однако они могут усугублять гиперкалиемию, особенно при СКФ <30 мл/мин/1,73 м2. Применение неселективного антагониста альдостерона спиронолактона у мужчин приводит к гормональным нарушениям (гинекомастия) и повышает риск развития рака грудной железы, поэтому длительный его прием у мужчин нежелателен. Селективный антагонист альдостерона эплеренон более безопасен и не имеет гендерных ограничений по длительности применения.
Основные терапевтические стратегии у больных АГ с ХБП суммированы в таблице 9.
В некоторых исследованиях было показано, что регресс признаков поражения органов-мишеней на фоне антигипертензивной терапии отражает снижение сердечно-сосудистой заболеваемости и смерт-
ности и позволяет оценить эффективность избранной терапевтической стратегии. Такая лекарственно обусловленная ассоциация была выявлена в отношении регресса электрокардиографических и эхокардиографических признаков ГЛЖ, протеинурии и умеренной повышенной альбуминурии [42–46]. Представляется целесообразным мониторировать выраженность изменений органов-мишеней на фоне проводимой терапии, выбрав наиболее информативные и доступные методы исследования (табл. 10).
В исследовании HOT было показано, что прием аспирина ассоциировался со значимым снижением сердечно-сосудистых событий, в том числе и риска смерти, эта связь была особенно заметной у пациентов с АГ и рСКФ <45 мл/мин/1,73 м2, при этом риск кровотечений был значительно ниже, чем положительные сердечно-сосудистые эффекты [47]. Таким образом, сохраняют свою силу европейские рекомендации 2007г: низкие дозы аспирина показаны пациентам с контролируемой АГ и анамнезом сердечнососудистых осложнений, о назначении его следует подумать также у пациентов с АГ и сниженной функцией почек или высоким сердечно-сосудистым риском [40].
5.2. Нарушения липидного обмена
ХБП рассматривается как независимый фактор риска развития ССЗ и как эквивалент ИБС по риску осложнений. В соответствии с национальными рекомендациями по кардиоваскулярной профилактике 2011г, диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза 2012г, пациенты с ХБП (определяемой по рСКФ <60 мл/мин/1,73 м2) относятся к категории очень высокого риска развития смертельных сердечно-сосудистых осложнений, что предполагает соответствующую тактику достижения целевых уровней холестерина липопротеинов низкой плотности (ХС-ЛПНП) для данной категории риска [18, 20]. Однако представляется, что разделение больных ХБП на категории высокого (СКФ 30–60 мл/мин/1,73 м2) и очень высокого (СКФ <30 мл/мин/1,73 м2) риска в большей степени отражает современные представления о различном прогнозе больных в зависимости от уровня СКФ. Современные международные рекомендации по сер- дечно-сосудистой профилактике предлагают в качестве целевых уровни ХС-ЛПНП <2,5 ммоль/л для больных ХБП с СКФ 30–60 мл/мин/1,73 м2 и <1,8 ммоль/л для больных ХБП с СКФ <30 мл/ мин/1,73 м2 [19].
Вторичный анализ, анализ в подгруппах и метаанализ результатов крупных исследований по применению статинов демонстрируют их эффективность и безопасность в снижении риска основных сердечно-сосудистых осложнений у больных с ХБП
17
Российский кардиологический журнал № 8 (112) | 2014
|
|
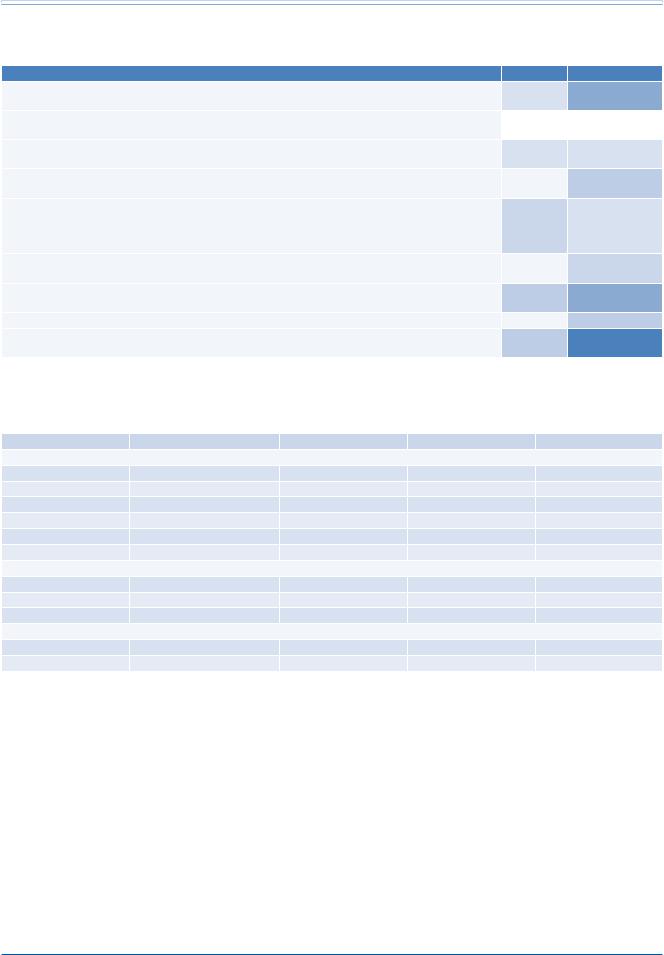
Таблица 11 |
Рекомендации по лечению нарушений липидного обмена при ХБП [22] |
|
|
Рекомендации |
Классa |
Уровеньb |
У взрослых пациентов с впервые диагностированной ХБП (включая больных на диализе и после трансплантации |
I |
С |
почки) рекомендуется исследование липидного профиля (общий холестерин, ХС-ЛПНП, ХС-ЛПВП, триглицериды). |
|
|
У взрослых пациентов с ХБП (включая больных на диализе и после трансплантации почки) последующие |
без градации класса рекомендаций |
|
исследования липидного профиля не требуются для большинства больных. |
и уровня доказательств |
|
У взрослых пациентов ≥50 лет и рСКФ <60 мл/мин/1,73м2, не находящихся на диализе и не имеющих почечного |
I |
А |
трансплантата (категории СКФ С3а-С5), рекомендуется лечение статинами или комбинацией статин/эзетимиб. |
|
|
У взрослых пациентов с ХБП ≥50 лет и рСКФ ≥60 мл/мин/1,73м2 (категории СКФ С1-С2) рекомендуется лечение |
|
В |
статинами |
|
|
У взрослых пациентов с ХБП в возрасте 18–49 лет, не находящихся на диализе и не имеющих почечного |
II |
А |
трансплантата, показано лечение статинами в следующих ситуациях: доказанная ИБС (инфаркт миокарда или |
|
|
коронарная реваскуляризация); СД; ишемический инсульт в анамнезе; 10-летний риск коронарной смерти или |
|
|
несмертельного инфаркта миокарда >10%. |
|
|
Пациентам, находящимся на диализе, рекомендуется не начинать лечение статинами или комбинацией статин/ |
|
А |
эзетимиб. |
|
|
У пациентов, уже получающих статин или комбинацию статин/эзетимиб к моменту начала диализа, рекомендуется |
II |
С |
продолжить их прием на диализе. |
|
|
У реципиентов донорской почки рекомендуется лечение статинами. |
|
В |
Взрослым пациентам с ХБП (включая больных на диализе и с трансплантированной почкой) и гипертриглицеридемией |
II |
D |
предлагается дать рекомендации по изменению образа жизни. |
|
|
Примечание:a — класс рекомендаций, b — уровень доказательности. |
|
|
|
|
|
|
Таблица 12 |
|
Дозирование липидснижающих препаратов при ХБП [15] |
|
||
Препарат |
Нет ХБП или ХБП 1–2 стадии |
ХБП 3 стадии |
ХБП 4–5 стадии |
Почечный трансплантат |
Статины (мг/сутки) |
|
|
|
|
Аторвастатин |
10–80 |
10–80 |
10–80 |
10–20 |
Флувастатин |
20–80 |
20–80 |
10–80 |
10–80 |
Ловастатин |
10–80 |
10–80 |
10–40 |
10–40 |
Правастатин |
10–40 |
10–40 |
10–20 |
10–20 |
Розувастатин |
5–40 |
5–20 |
5–10 |
5 |
Симвастатин |
5–40 |
5–40 |
5–20 |
5–20 |
Фибраты (мг/сут) |
|
|
|
|
Безафибрат |
400–600 |
200 |
|
|
Ципрофибрат |
200 |
Неизвестно |
|
Неизвестно |
Фенофибрат |
96 |
48 |
|
|
Другие (мг/сутки) |
|
|
|
|
Эзетимиб |
10 |
10 |
10 |
Неизвестно |
Никотиновая кислота |
2000 |
2000 |
1000 |
Неизвестно |
1–3 стадии. Данные об эффективности и безопасно- |
В рандомизированном исследовании SHARP |
сти липидмодифицирующей терапии у больных |
у больных ХБП комбинированная терапия симва- |
ХБП 4 стадии до недавнего времени отсутствовали. |
статином 20 мг и эзетимибом 10 мг по сравнению |
Достижение целевого уровня ХС-ЛПНП у большин- |
с плацебо приводила к снижению уровня ХС-ЛПНП |
ства пациентов очень высокого риска возможно при |
на 0,85 ммоль/л и соответствующему снижению |
использовании высоких доз статинов или комбини- |
риска основных атеросклеротических осложнений |
рованной гиполипидемической терапии, что объяс- |
на 17% [12]. На основании результатов исследования |
няет настороженность в отношении риска развития |
SHARP Министерство здравоохранения Российской |
миопатии и обосновывает применение комбиниро- |
Федерации зарегистрировало новое показание для |
ванной терапии низкими дозами статина и эзети- |
препарата Инеджи (симвастатин/эзетимиб) в дозе |
миба у больных с тяжелыми нарушениями функции |
20/10 мг — профилактика основных сердечно-сосу- |
почек. |
дистых осложнений у пациентов с ХБП. |
18

К 50-ЛЕТИЮ РОССКЛИНИЧЕСКИЕЙСКОГО КАРДИЕКОМЕНДАЦИИЛОГИЧЕСКОГО ОБЩЕСТВА
|
|
|
Таблица 13 |
Алгоритм индивидуализированного выбора целей терапии по HbA1c [52] |
|
||
|
Возраст |
|
|
|
Молодой |
Средний |
Пожилой и/или ОПЖ < 5 лет |
Нет тяжелых осложнений и/или риска тяжелой гипогликемии |
<6,5% |
<7,0% |
<7,5% |
Есть тяжелые осложнения и/или риск тяжелой гипогликемии |
<7,0% |
<7,5% |
<8,0% |
Сокращение: ОПЖ — ожидаемая продолжительность жизни. |
|
|
|
|
|
|
|
Таблица 14 |
|
Применение сахароснижающих препаратов при ХБП [14,15] |
|
||
Препарат |
Умеренная ХБП |
|
Тяжелая ХБП |
ТПН |
|
СКФ (мл/мин/1,73 м2) |
|
|
|
|
60–45 |
45–30 |
30–15 |
<15 или диализ |
Метформин* |
Коррекции дозы не требуется |
Не показан |
|
|
Глибенкламид |
Не показан |
|
|
|
Гликлазид и гликлазид МВ |
Коррекции дозы не требуется |
|
Коррекция дозы |
Не показан |
Глимепирид |
Коррекции дозы не требуется |
|
Не показан |
|
Гликвидон |
Коррекции дозы не требуется |
|
|
|
Глипизид и глипизид ГИТС |
Коррекции дозы не требуется |
|
|
|
Репаглинид |
Коррекции дозы не требуется |
|
Коррекция дозы |
|
Натеглинид |
Коррекции дозы не требуется |
|
Коррекция дозы |
|
Пиоглитазон |
Коррекции дозы не требуется |
|
|
|
Росиглитазон |
Коррекции дозы не требуется |
|
|
|
Ситаглиптин |
Коррекция дозы** |
|
|
|
Вилдаглиптин |
Коррекция дозы** |
|
|
|
Саксаглиптин |
Коррекция дозы** |
|
|
|
Линаглиптин |
Коррекции дозы не требуется |
|
|
|
Эксенатид |
Коррекции дозы не требуется |
|
Не показан |
|
Лираглутид |
Коррекции дозы не требуется, применять с осторожностью |
Не показан |
|
|
Акарбоза |
Коррекции дозы не требуется |
|
Не показан |
|
Инсулины*** |
Коррекция дозы не требуется |
|
|
|
Примечание: * — прием метформина может быть продолжен до СКФ >45 мл/мин/1,73 м2 при отсутствии других противопоказаний, ** — коррекция дозы при СКФ <50 мл/мин/1,73 м2, *** — при прогрессировании ХБП снижается потребность в инсулине, что может привести к гипогликемии.
В обновленных рекомендациях KDIGO 2013г |
Не вызывает сомнения тот факт, что именно сер- |
по лечению нарушений липидного обмена при ХБП |
дечно-сосудистые факторы риска являются ключе- |
расширены показания к применению статинов, |
выми с точки зрения формирования предрасполо- |
а комбинация статин/эзетимиб рассматривается как |
женности к стойкому ухудшению функции почек. |
терапия первого ряда у взрослых пациентов ≥50 лет |
Скринингу на наличие умеренной альбуминурии |
и рСКФ <60 мл/мин/1,73 м2, не находящихся на диа- |
подлежат те же лица, у которых необходим прицель- |
лизе и не имеющих почечного трансплантата |
ный поиск ССЗ, особенно страдающие метаболиче- |
(табл. 11) [22]. |
ским синдромом (МС). МС увеличивает вероятность |
Дозирование липидснижающих препаратов при |
развития ХБП не менее чем в 2,6 раза, однако |
ХБП представлено в таблице 12. |
и каждая из его составляющих ассоциируется с повы- |
|
шенным риском развития альбуминурии и снижения |
5.3. Метаболический синдром и сахарный диабет 2-го |
СКФ, сочетание же пяти компонентов увеличивает |
типа |
риск почти в 6 раз. Патогенетической основой разви- |
Результаты многочисленных популяционных |
тия сочетанного повреждения сердечно-сосудистой |
исследований свидетельствуют о существовании тес- |
системы и почек при МС является инсулинорези- |
ной связи кардиоренальных взаимодействий и обмен- |
стентность и гиперинсулинемия, активация симпа- |
ных нарушений, а также о ведущей роли обменных |
тической нервной системы и РААС, гиперурикемия |
нарушений в сочетании с АГ в формировании посто- |
и развитие эндотелиальной дисфункции, что приво- |
янно увеличивающейся популяции больных с сер- |
дит к стойкой вазоконстрикции и активации тромбо- |
дечно-сосудистой и почечной патологией. |
генеза [48, 49]. |
19

Российский кардиологический журнал № 8 (112) | 2014
Изучение взаимосвязей ХБП с МС позволяет утверждать, что высокая распространенность снижения СКФ в популяции определяется, главным образом, нефропатиями метаболического генеза (диабетического, уратного, ассоциированного с ожирением),
атакже гипертоническим нефроангиосклерозом. Факторы, приводящие к их развитию, во многом связаны с особенностями образа жизни, их своевременное и, по возможности, полное устранение представляет собой один из основных подходов к глобальной профилактике ХБП.
Ожирение, особенно абдоминальное, является самостоятельным фактором риска необратимого ухудшения функции почек: увеличение индекса массы тела на 10% обусловливает увеличение вероятности стойкого уменьшения СКФ в 1,27 раза, что связано с развитием относительной олигонефронии при ожирении [50]. Патогенетические механизмы поражения органов-мишеней при ожирении реализуются через воздействие адипокинов и, прежде всего, лептина на миокард, сосудистую стенку и почечную ткань с развитием генерализованной эндотелиальной дисфункции.
Сочетание СД и АГ повышает риск развития ИБС в 2–4 раза, инсульта — в 2–3 раза, полной потери зрения — в 10–25 раз, уремии — в 15–20 раз и гангрены нижних конечностей — в 20 раз в сравнении с пациентами, не страдающими АГ. При неконтролируемой АГ функция почек прогрессивно ухудшается,
аснижение СКФ может достигать 13% в год [51]. Частота сердечно-сосудистых событий на 100 чело- веко-лет среди пациентов без СД и ХБП составила 14,1, при наличии ХБП — 35,7, а при сочетании ХБП и СД — 49 случаев. При ХСН частота осложнений возрастала еще более драматически — с 8,6 до 30,7 при наличии ХБП и до 52,3 случаев на 100 человеколет в случае сочетания ХБП и СД [34].
Упациентов с ХБП и СД контроль гликемии является частью нефро- и кардиопротективной стратегии, наравне с антигипертензивной и гиполипидемической терапией, с целью предупреждения сердечнососудистых осложнений и замедления прогрессирования ХБП. Для предупреждения и замедления прогрессирования макро- и микрососудистых осложнений СД, в том числе и диабетической нефропатии, у пациентов рекомендуется поддерживать гли-
кированный гемоглобин (HbA1c) на индивидуально выбранном уровне с учетом возраста, ожидаемой продолжительности жизни, наличия тяжелых осложнений и риска развития тяжелых гипогликемических состояний (табл. 13) [52].
При назначении сахароснижающей терапии больным СД с диабетической нефропатией необходима
оценка функции почек и, при необходимости, коррекция дозы препаратов при СКФ <60 мл/мин/1,73 м2 (табл. 14). Необходимо также помнить о повышении
риска развития гипогликемии при инсулинотерапии по мере прогрессирования заболевания почек, что требует снижения дозы инсулина.
Гиперурикемия встречается с высокой частотой у больных с АГ, СД, МС, ожирением. По-видимому, существует генетическая общность между этими нарушениями. Кроме того, немалую роль в развитии нарушений пуринового обмена играет широкое применение диуретиков, в первую очередь, тиазидов. Существует тесная взаимосвязь между гиперурикемией и ХБП: повышение уровня мочевой кислоты может быть следствием снижения функции почек, с другой стороны, гиперурикемия может приводить к хроническим заболеваниям почек (хронический интерстициальный нефрит, камнеобразование)
иОПП (уратный криз).
Вэксперименте показано неблагоприятное влияние гиперурикемии на системное АД, почечную гемодинамику, состояние эндотелия. Повреждающее действие повышенных уровней мочевой кислоты связано, по-видимому, с инициацией эндотелиальной дисфункции и хронического системного воспаления, замедлением окислительного метаболизма, адгезией тромбоцитов, нарушением реологии крови
иагрегации [53, 54]. Однако данных эпидемиологических исследований о роли гиперурикемии как возможного самостоятельного фактора риска сердечнососудистых осложнений и ТПН недостаточно. Так, концентрация мочевой кислоты в сыворотке крови достоверно коррелирует со степенью выраженности
абдоминального ожирения и триглицеридемией, а у пациентов с АГ и гиперурикемией чаще отмечается ГЛЖ. Вместе с тем определяется сильная независимая связь уровня мочевой кислоты с риском развития сердечно-сосудистой патологии у женщин по сравнению с мужчинами, у представителей негроидной расы по сравнению с белой, а также у больных с АГ или застойной ХСН по сравнению с общей популяцией.
Всем пациентам с гиперурикемией показана низкопуриновая диета и, по-возможности, исключение препаратов, нарушающих пуриновый обмен. Вопрос о целесообразности медикаментозной коррекции гиперурикемии с целью нефро- и кардиопротекции при отсутствии клинических признаков подагрического артрита, уратного уролитиаза и уратного хронического интерстициального нефрита остается открытым в связи с отсутствием доказательной базы. Однако, по мнению экспертов такая тактика целесообразна [53, 54].
5.4. Хроническая сердечная недостаточность
Распространенность нарушения функции почек при ХСН по данным различных исследований колеблется от 25% до 60%. Сочетание ХСН и ХБП описывается термином “хронический кардиоренальный
20

К 50-ЛЕТИЮ РОССКЛИНИЧЕСКИЕЙСКОГО КАРДИЕКОМЕНДАЦИИЛОГИЧЕСКОГО ОБЩЕСТВА
синдром 2-го типа” [55]. Нарушенная функция почек является важнейшим предиктором неблагоприятного прогноза у больных с ХСН наравне с тяжестью ХСН и фракцией выброса ЛЖ. При СКФ <60 мл/мин/1,73 м2 риск смертности увеличивается в 2,1 раза, при сниженной систолической функции ЛЖ риск смерти пациентов при наличии почечной недостаточности возрастает в 3,8 раза, при неизмененной систолической функции — в 2,9 раза. При выраженных нарушениях сократимости миокарда ЛЖ снижение СКФ, как правило, совпадает с появлением другого неблагоприятного маркера — увеличением плазменной концентрации натрийуретических пептидов [56, 57].
У пациентов с ХСН, особенно при уже имеющихся признаках почечной дисфункции, прогрессирующее нарастание креатинина сыворотки нередко наблюдают после назначения блокаторов РААС и спиронолактона. Именно нарушение функции почек в наибольшей степени ограничивает применение этих классов препаратов у больных с ХСН, что всегда приводит к значительному снижению эффективности лечения последней, особенно с позиции улучшения долгосрочного прогноза. Следует подчеркнуть высокий риск дальнейшего ухудшения функции почек при ХСН, обусловленной назначением ингибиторами АПФ в больших дозах без должного контроля креатинина и калия сыворотки, передозировкой петлевых или тиазидных диуретиков, применением некоторых антибактериальных препаратов, рентген-контрастных агентов, а также нестероидных противовоспалительных средств (НПВС).
У пациентов с ХСН и ХБП проводимая терапия должна соответствовать требованиям современных рекомендаций [14], однако необходим тщательный контроль функции почек, а лечение следует начинать
в стационаре при тщательном мониторировании состояния больного и функции почек.
•Следует стремиться к достижению целевых или, по крайней мере, максимально переносимых доз препаратов (табл. 15).
•Контроль сывороточных уровней креатинина
икалия следует проводить через 1–2 недели после начала терапии и через 1–2 недели после последнего повышения дозы, после чего — 1 раз в 4 месяца.
•При назначении блокаторов РААС следует
ожидать некоторого ухудшения функции почек
иповышения уровня калия.
•Повышение уровня креатинина менее, чем
на 50% от исходного или до уровня <266 мкмоль/л (3 мг/дл), снижение рСКФ до 25 мл/мин/1,73 м2, повышение калия до ≤5,5 ммоль/л допустимо, никаких изменений терапии не требуется.
•Если уровень креатинина после назначения блокатора РААС повысился на 50–100% от исходного, следует уменьшить дозу блокатора РААС в 2 раза и оценить уровни креатинина и калия через 1–2 недели.
•При повышении уровня калия >5,5 ммоль/л,
креатинина более, чем на 100% или >310 мкмоль/л (3,5 мг/дл), снижении рСКФ <20 мл/мин/1,73 м2 блокаторы РААС следует отменить и направить пациента на консультацию к нефрологу.
•При повышении уровней мочевины, креатинина или калия следует оценить возможность отмены нефротоксичных (прежде всего НПВС, аминогликозидов) и калийсодержащих и калийсберегающих препаратов, при отсутствии признаков застоя — уменьшения дозы диуретиков.
•Уровни креатинина и калия следует мониторировать до их стабилизации.
Алгоритм назначения диуретиков пациентам с ХСН
сназначения минимальных доз препаратов (табл. 15). и риском ухудшения функции почек
•Оценить функциональное состояние почек
Алгоритм назначения блокаторов РААС (ингибито- |
(рСКФ) и уровень калия в сыворотке крови. |
ров АПФ и БРА) пациентам с ХСН и риском ухудшения |
• Назначение диуретиков требует особой осто- |
функции почек |
рожности, если уровень креатинина сыворотки >221 |
• Противопоказаны при двустороннем стенозе |
мкмоль/л (>2,5 мг/дл) или рСКФ <30 мл/мин/1,73 м2, |
почечных артерий, беременности, анамнезе ангио- |
поскольку может привести к ухудшению функции |
невротического отека. |
почек (или не дать диуретического эффекта). |
• Оценить функциональное состояние почек |
• Комбинация с ингибиторами АПФ или БРА |
(рСКФ) и уровень калия в сыворотке крови. |
может привести к гипотонии. |
• Назначение блокаторов РААС требует особой |
• Комбинация с другими диуретиками |
осторожности в следующих ситуациях: калий сыво- |
(петлевые+тиазидные) повышает риск гиповолемии, |
ротки >5,0 ммоль/л, креатинин сыворотки >221 |
гипотонии, гипокалиемии и ухудшения функции почек. |
мкмоль/л (>2,5 мг/дл), рСКФ <30 мл/мин/1,73 м2, |
• Комбинация с НПВС уменьшает диуретиче- |
систолическое АД <90 мм рт.ст. |
ский эффект. |
• Начинать лечение с минимальных доз |
• Начинать лечение с минимальных доз (табл. 16) |
(табл. 15). |
• Контроль сывороточных уровней мочевины, |
• Удвоение дозы следует проводить не ранее, чем |
креатинина, мочевой кислоты, калия следует прово- |
через 2 недели при амбулаторном ведении пациентов; |
дить через 1–2 недели после начала терапии и после |
более быстрое увеличение дозы возможно у больных |
повышения дозы. |
21