Материал: ГВИ Королева
3. Объясните патогенез данного заболевания.
В постнатальном периоде входными воротами для ЦМВ являются внешние покровы тела и эпителий слизистых оболочек верхних дыхательных путей и пищеварительного тракта.
При проникновении вируса в кровь ЦМВ репродуцируется в лейкоцитах и в клетках моноцитарно-макрофагальной системы и пожизненно персистирует в лимфоидных органах. При этом он защищен от воздействия специфических циркулирующих антител и интерферона. Инфекционный процесс реализуется либо в виде бессимптомной латентной инфекции или в виде клинически манифестных локализованной или генерализованной форм (зависит от системы клеточного иммунитета). Физиологическая иммунная недостаточность детей раннего возраста, иммунодефицитные заболевания, в т.ч. ВИЧ-инфекция обусловливают реактивацию ЦМВИ и ее клинические проявления. В то же время подавление клеточного иммунитета может быть следствием прямого воздействия вируса на Т-лимфоциты. Кроме этого, нарушается регуляция иммунного ответа, в основе которого лежит повреждение системы интерлейкинов. При депрессии иммунитета вирус током крови разносится в различные органы. Важную роль здесь играет также эпителиотропность вируса. Особо высокой чувствительностью к нему обладают клетки эпителия слюнных желез, преимущественно околоушных. Адсорбируясь на клеточных мембранах, вирионы проникают в цитоплазму, индуцируя цитомегалический метаморфоз клеток.
4. Оцените результаты лабораторных исследования, проведенных больному.
ОАК: незначительный лейкоцитоз, умеренный лимфо- и моноцитоз, ускорение СОЭ
Б/х анализ крови: синдром печеночного цитолиза- повышение АлАт, АсАт; мезенхимально-воспалительный синдром – увеличение тимоловой пробы; гепатодепресивный синдром- снижение ПТИ.
Серологические маркеры:
аnti-CMV IgG (+) пол, низкоавидные, anti-CMV IgM (+) пол;
ПЦР: ДНК цитомегаловируса (+) в крови, в соскобе с задней стеки глотки (+) – маркеры активного острого процесса ЦМВИ, вирусемия.
anti -Тох. gondi IgG (+) пол., высокоавидные, anti-Тох. gondi IgM (-) отр. – наличие иммунитета после перенесенного токсоплазмоза (т.е. носительство).
аnti-VCA IgG (-) отр., anti-VCA IgМ (-) отр. – отсутствие ВЭБ-инфицирования
5. Оцените результаты УЗИ-исследования.
УЗИ ОБП: Незначительная гепатоспленомегалия, перетяжка тела желчного пузыря.
6. Перечислите имеющиеся у ребенка и возможные клинические проявления болезни.
· Общеинфекционный синдром (лихорадка, интоксикация)
· Катаральный синдром
· Лимфопролиферативный синдром: полилимфоаденопатия, гепатоспленомегалия,
· синдром острого тонзиллита
· поражение печени,
· поражение слюнных желез
7. Проведите дифференциальный диагноз со сходными заболеваниями.
С инфекционным мононуклеозом, вызыванным ВЭБ:
Для данного заболевания характерна лихорадка, симметричное увеличение лимфоузлов, преимущественно передне- и/или заднешейных (симптом «бычьей шеи»), подмышечных и паховых, синдром острого тонзиллита, спленомегалия, гепатомегалия, аденоидит; также характерна сыпь, чаще пятнисто-папулезного характера, периорбитальный отек, высыпания на небе, возможна желтуха.
В ОАК: лейкопения или умеренный лейкоцитоз (12-25х109/л); лимфомоноцитоз до 70-80%, нейтропения, увеличение СОЭ до 20-30 мм/ч, атипичные мононуклеары (отсутствие или увеличение от 10 до 50%). Серологически (ИФА): обнаружение специфических антител IgM VCA к ВЭБ и IgG VCA, IgG EA, IgG-EBNA к ВЭБ с определением показателя индекса авидности. ПЦР: обнаружение в крови ДНК ВЭБ.
С аденовирусной инфекцией:
Л/у увеличены умеренно, единичные, безболезненны. Характерны ринорея, продуктивный кашель. Отек миндалин выражен слабо, наложения на них редки. Часто диагностируются конъюнктивит, тонзиллит, фарингит и диарея. ИФА: Обнаружение вируса в мазках-отпечатках со слизистой носа
С ВИЧ-инфекцией (мононуклеозоподобный синдром)
Характерно увеличение отдельных л/у разных групп; при пальпации безболезненные. Билатеральное поражение шейных л/у не характерно, тонзиллит не характерен. Диагностируются язвенные поражения слизистых полости рта и половых органов, проявления оппортунистических инфекций (кандидоз). В ОАК: лейкопения, лимфопения, атипичные мононуклеары до 10%. ПЦР – выделение вируса.
8. Консультация каких специалистов необходима для уточнения диагноза?
Детский инфекционист, оториноларинголог.
9. Назначьте лечение.
Госпитализация в инфекционный стационар. Изоляция больного в острый период болезни;
Немедикаментозное лечение
Режим: постельный (в течение периода лихорадки), далее - полупостельный; гигиенический уход за слизистыми оболочками полости рта, туалет носа.
Диета: высококалорийная возрастная диета и обильное питье
Медикаментозное лечение
Этиотропная терапия:
· Виферон – ректальные суппозитории - по 1 свече (150 000 МЕ) 2 раза в день ректально в течение 5-10 дней.
· антибактериальная терапия в случае присоединения вторичной бактериальной флоры (стрептококк, стафилококк и др.) – Цефуроксим 50-100 мг/кг в сутки в/м 2-3 раза в день в течение 5-7 дней или Цефтриаксон 50-80 мг/кг в сутки в/м 1-2 раза в день в течение 5-7 дней.
Патогенетическая и симптоматическая терапия
· местно:
- Аквалор-спрей (по 1 впрыскиванию в каждый носовой ход 3-4 раза в сут.) – для ликвидации заложенности носа.
- антисептики для ротоглотки – спрей Тантум Верде (по 4 впрыскивания 4 раза/сут.)
для купирования гипертермического синдрома свыше 38,5 назначается парацетамол 10-15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum или ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки через рот;
десенсибилизирующая терапия: хлоропирамин внутрь по 0,025 г 3-4 раза в сутки или лоратадин по 0,01г внутрь 1 раз в сутки.
Дезинтоксикационная терапия: обильное питье из расчета 20-40 мл/кг массы тела в виде фруктовых и овощных соков, морсов, питьевой воды. В тяжелых случаях – инфузионная терапия: кристаллоиды (физиологический раствор, ацесоль, лактосоль, ди- и трисоль и т.п.) и коллоиды (реополиглюкин) в соотношении 3:1 - 2:1;
10. Составьте план диспансерного наблюдения и динамического контроля лабораторных показателей.
После выздоровления дети подлежат диспансерному наблюдению и обследованию на активную ЦМВИ в сроки 1, 3, 6, 12 месяцев после выписки из стационара.
Перечень лабораторных и других специальных исследований через 1 мес., далее -1 раз/3 мес.): ОАК, ОАМ. По показаниям – б/х анализ крови. ПЦР и ИФА крови по показаниям.
Обследование врачом-педиатром: через 1, 3, 6, 12 месяцев и дольше, до ремиссии. Наблюдение детским инфекционистом через 1 мес., затем - 1 раз в 3 мес..
Задача № 3.
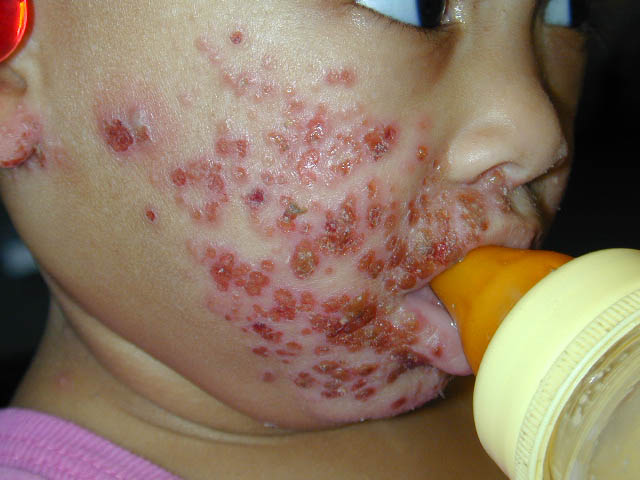
Мальчик 3 лет, страдает экземой. Обострение проявилось сильным зудом, расчесами, мокнутием. На фоне десенсибилизирующей терапии и применения гормональной мази отмечалось некоторое улучшение. Однако, на 3-й день болезни состояние ухудшилось, повысилась температура до 39°С, стал беспокойным, нарушился сон, ухудшился аппетит, усилился зуд. На коже появились везикулезные высыпания и ребенок был госпитализирован.
При поступлении в стационар: состояние тяжелое, высоко лихорадит, беспокоен, сон непродолжительный, отказывается от еды, выраженный зуд. На коже лица, туловища, ягодиц, в меньшей степени конечностей - обширные эритематозные участки с мокнутием, следы расчесов. На лице на фоне пораженной кожи отмечаются везикулезные высыпания, мелкие, сгруппированные, с прозрачным, местами с желтоватым, содержимым. Дыхание пуэрильное, хрипы не прослушиваются. Тоны сердца отчетливые. ЧСС - 160 уд/мин. Слизистая оболочка полости рта и глотки без патологии. Живот слегка вздут, доступен глубокой пальпации, безболезненный. Печень выступает из-под края реберной дуги на 2 см, селезенка не пальпируется. Стула не было.
Клинический анализ крови: НЬ - 118 г/л. Эр - 3,0x1012/л, Лейк -18,0x109/л; п/я - 15%, с/я - 54%, э - 3%, л - 20%, м - 8%, СОЭ - 43 мм/час.
Серологические маркеры: анти-ЦМВ IgG 1:200, высокоавидные, IgM -отриц., анти-ВПГ1,2 IgG - отриц., IgM - положит. (1:400).
Задание:
Поставьте клинический диагноз
ОЗ: Герпетическая инфекция: герпетиформная экзема Капоши.
СЗ: Атопический дерматит, детская форма, эритематозно-сквамозная, рецидивирующее течение.
О: Пиодермия.
Диагноз поставлен на основании:
- острого начала заболевания - с подъема температуры до фебрильных цифр;
- данных анамнеза – страдает атопическим дерматитом,
- синдрома экзантемы (мелкие сгруппированные, зудящие, везикулезные высыпания с прозрачным, местами желтоватым, содержимым, обширные эритематозные участки с мокнутием на лице, туловище и конечностях),
- интоксикационного синдрома (повышение температуры тела, беспокойство, отказ от еды),
- гепатомегалии,
- результатов лабораторного обследования (ОАК – нейтрофильный лейкоцитоз, в ИФА анти-ВПГ 1-2 IgG – отр., IgM – полож. (1:400)).
2. Какие лабораторные тесты подтвердят этиологию заболевания?
ВПГ 1-2, IgG-отр., IgM-полож. (1:400), бак. исследование содержимого пустул на флору.
Объясните патогенез данного заболевания.
Входными воротами инфекции являются травмированные кожные покровы. Возбудитель обладает дерматотропностью и размножается у входных ворот инфекции. Затем проникает в регионарные л/у и в кровь. Возникает первичная виремия. Вирус размножается во внутренних органах - печени, легких, селезенке. При накоплении иммунологических факторов защиты в виде сенсибилизированных лимфоцитов возникает цитолиз инфицированных клеток, наступает вторая волна виремии. Вирус фиксируется в клетках кожи, слизистых, вызывая клиническую картину
заболевания. Вирус обладает способностью распространяться неврогенно и инфицировать паравертебральные
ганглии, вызывая латентную инфекцию. В результате действия пусковых факторов (стрессы, физическая нагрузка, переохлаждение, УФО) образуются простагландины, способствующие репликации вирусных частиц. Большое значение в патогенезе имеет иммунодепрессия (фоновая или индуцированная).
4. С какими заболеваниями следует проводить дифференциальный диагноз?
Ветряная оспа, опоясывающий герпес, стрептодермия, стафилодермия.
5. Объясните причину изменений в клиническом анализе крови.
В ОАК: нейтрофильный лейкоцитоз, сдвиг формулы влево и ускорение СОЭ.
Такие изменения в анализе могут быть показателем присоединения вторичной бактериальной инфекции на фоне имеющегося атопического дерматита и развившейся вирусной инфекции.
6. Как мог заразиться ребенок?
Ребенок мог заразиться в семье при контакте с носителями и больными с клиническими проявлениями ВПГ 1 , 2 или 3 типа.
7. Назначьте этиотропное лечение: а) общее, б) местное.
А) общее:
Ацикловир 5 мг/кг в/в кап-но 3 раза/сут. или в таблетках перорально - по 0,2 × 4 раза/сут., курс 5-10 дней.
Цефтриаксон в/в 100 мг/кг/сут., на 2 инъекции. Курс 7-10 дней.
Б) Местное:
мазь «оксолиновая»
обработка герпетических элементов раствором метиленовой сини,
обработка элементов пиодермии - мазь «Левомеколь».
В) дополнительно:
гипоаллергенная диета,
энтеросорбенты (смекта - по 1 порошку × 2 раза в день, предварительно развести в 100 мл воды),
антигистаминные препараты (Зиртек по 5 капель × 2 раза, 10 дней).
8. Профилактика рецидивов в дальнейшем.
Санация хронических очагов инфекции, иммунокорригирующая терапия, закаливание, общегигиенические навыки. Устранение иммуносупрессивных факторов (инсоляция и др.). Санитарно-просветительская работа.
Задача № 4.
Ребенок 9 мес, заболел остро, подъем температуры до 39°С в течении 3-х дней без катаральных и диспептических проявлений, на фоне неизмененного самочувствия ( на фоне снижения температуры достаточно активен, аппетит сохранен), Осмотрен уч. педиатром, поставлен диагноз: «ОРВИ. Дентация». В лечении получал нурофен, виферон, холисал гель. На 4-й день болезни на фоне нормализации температуры отмеченг появление мелкой розеолезной сыпи на груди, животе конечностях.
При объективном осмотре: состояние ближе к удовлетворительному. На груди, животе, спине, конечностях элементы розеолезной сыпи. В ротоглотке гиперемия миндалин, гиперемия, зернистость небных дужек. Дыхание пуэрильное, хрипы не прослушиваются. Тоны сердца отчетливые. ЧСС - 102 уд/мин. Живот мягкий, доступен глубокой пальпации, безболезненный. Печень выступает из-под края реберной дуги на 2 см, селезенка не пальпируется. Стула не было.
Сыпь сохранялась в течение 2-х дней, исчезла бесследно.
Клинический анализ крови: НЬ - 106 г/л. Эр - 3,0x1012/л, Лейк -14,0x109/л; п/я - 1%, с/я - 20%, э - 3%, л - 65%, м - 7%, плазматические клетки 4%, СОЭ - 13 мм/час.
Общий анализ мочи: цвет – соломенно-жёлтый, удельный вес – 1018, белка нет, эпителий пл. – 2-3 в поле зрения.
Задание:
Ваш предполагаемый диагноз. Обоснуйте.
Диагноз: Внезапная экзантема (ВГЧ – 6 типа)
На основании:
· Общетоксического синдрома: высокая лихорадка (до 39гр.) в течение 3-х дней без интоксикации (общее самочувствие удовлетворительное)
· Экзаментального синдрома: на фоне нормализации температуры появление розеолёзной сыпи на груди, животе, спине и конечностях в течение 2 дней, исчезает бесследно.
2. Какие лабораторные тесты подтвердят диагноз?
· ПЦР (кровь): выявление ВГЧ-6 или ВГЧ-7
· ИФА (определение IgM и IgG-АТ)
3. Объясните патогенез данного заболевания.
Наибольшей тропностью вирусы обладают к T-лимфоцитам, моноцитам, макрофагам, астроцитам, ткани эпителия и др. Попадая в организм, возбудители стимулируют продукцию цитокинов (интерлейкина-1b и ФНО-α), реагируют с клеточными и циркулирующими иммунными комплексами, вызывая появление внезапной экзантемы.
В развитии вирусной экзантемы выделяют следующие патогенетические механизмы: Различные вирусы с током крови попадают в кожу, происходит повреждение ткани. Затем активируются иммунные факторы защиты (гуморальные и клеточные). Они взаимодействуют с возбудителями и происходит выработка провоспалительных цитокинов. Это вызывает появление сыпи. Виремия стимулирует образование нейтрализующих антител (IgM), что в итоге приводит к прекращению виремии.
В основе появления любой сыпи лежит воспаление. Начальное воздействие вирус оказывает на сосуды кожи, поражение которых проявляется гиперемией. Затем вокруг сосудов развивается воспалительная реакция в виде эритемы.
4. С какими заболеваниями следует проводить дифференциальный диагноз?
Краснуха, корь, скарлатина, инфекционная эритема, энтеровирусная инфекция, аллергическая сыпь
5. Дайте заключение по общему анализу крови
Анемия лёгкой степени, лейкоцитоз, плазмоцитоз
6. Назначьте лечение.
Немедикаментозное лечение:
Изоляция больного
Режим: полупостельный (в течение всего периода лихорадки). Соблюдение гигиены больного: уход за слизистыми оболочками полости рта, глаз, туалет носа.
Диета: частое, дробное, обильное питье
Медикаментозное лечение:
Ацикловир в дозе 5 -10 мг/кг каждые 8 часов в/в кап-но в течение 10 дней;
В комбинации с рекомбинантным ИФН альфа-2b в виде ректальных суппозиториев («Виферон») по 150 000МЕ, 2 раза в сутки в течение 10 дней;
с целью десенсибилизирующей терапии - хлоропирамин 1–2 мг/кг в сутки, два раза в сутки, в течение 5- 7 дней;
для купирования гипертермического синдрома выше 38,5 - парацетамол 10–15 мг/кг с интервалом не менее 4 часов внутрь или ректально, не более трех дней или ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки внутрь.