Материал: Аритмия: особенности диагностики и принципы лечения
Аритмия: особенности диагностики и принципы лечения
Министерство образования Республики Беларусь
Учреждение образования
"Международный государственный экологический университет имени А.Д. Сахарова"
Факультет заочного обучения
Кафедра экологической медицины и радиобиологии
Реферат по дисциплине:
"Основы медицинских знаний. Внутренние болезни"
Тема: "Аритмии, основные подходы в диагностике и лечении"
Студентки 5 курса
Группа: 93072
Специальность: МЭ
Довыденко Екатерины Михайловны
Минск 2014
Содержание
Введение
1. Аритмии сердца
1.1 Этиология аритмий
1.2 Классификация аритмий
1.3 Симптомы аритмий
2. Диагностика и лечение аритмий
2.1 Диагностика аритмий
2.2 Лечение аритмий
Заключение
Литература
Введение
Термином "аритмии" объединяются различные по механизму возникновения, проявлениям и прогнозу расстройства зарождения и проведения электрических импульсов сердца [1].
Аритмии сердца - одна из наиболее актуальных, сложных и не всегда легко диагностируемых ситуаций в кардиологии. Они возникают в результате нарушений проводящей системы сердца, обеспечивающей согласованные и регулярные сокращения миокарда - синусовый ритм. Аритмии могут вызывать тяжелые нарушения деятельности сердца или функций других органов, а также сами являться осложнениями различных серьезных патологий [4].
По статистике нарушения проводимости и сердечного ритма в 10-15% случаев являются причиной смерти от болезней сердца. Изучением и диагностикой аритмий занимается специализированный раздел кардиологии - аритмология.
Аритмии нередко определяют прогноз для труда и жизни.
Нарушения сердечного ритма, даже если они не очень серьезно нарушают
гемодинамику, могут переноситься больными довольно тяжело и менять весь стиль
их жизни [5].
1. Аритмии сердца
Аритмии сердца - это группа нарушений формирования и проведения импульса возбуждения в миокарде, что проявляется нарушением частоты, ритмичности и последовательности возбуждения и сокращения отделов сердца [2].
Ритмичное последовательное сокращение отделов сердца обеспечивается особыми мышечными волокнами миокарда, образующими проводящую систему сердца. В этой системе водителем ритма первого порядка является синусовый узел: именно в нем зарождается возбуждение с частотой 60-80 раз в минуту. Через миокард правого предсердия оно распространяется на атриовентрикулярный узел, но он оказывается менее возбудим и дает задержку, поэтому сначала сокращаются предсердия и только потом, по мере распространения возбуждения по пучку Гиса и другим отделам проводящей системы, желудочки. Таким образом, проводящая система обеспечивает определенный ритм, частоту и последовательность сокращений: сначала предсердий, а затем желудочков (рис.1).
Поражение проводящей системы миокарда ведет к развитию
нарушений ритма (аритмиям), а отдельных ее звеньев (атриовентрикулярного узла,
пучка или ножек Гиса) - к нарушению проводимости (блокадам). При этом может
резко нарушаться координированная работа предсердий и желудочков [7].
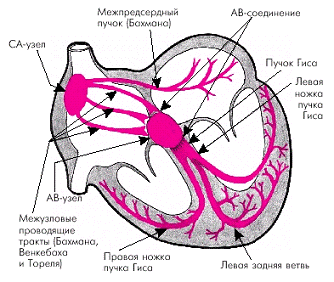
Рисунок 1. Проводящая система сердца
.1 Этиология аритмий
По причинам и механизму возникновения аритмии условно делятся на две категории: имеющие связь с сердечной патологией (органические) и не связанные с ней (неорганические или функциональные).
Различные формы органических аритмий и блокад являются частыми спутниками кардиальных патологий: ИБС, миокардита, кардиомиопатиий, пороков развития и травм сердца, сердечной недостаточности, а также осложнениями кардиохирургических операций.
В основе развития органических аритмий лежат повреждения (ишемические, воспалительные, морфологические) сердечной мышцы. Они затрудняют нормальное распространение электрического импульса через проводящую систему сердца к различным его отделам. Иногда повреждение затрагивает и синусовый узел - основной водитель ритма. При формировании кардиосклероза рубцовая ткань препятствует осуществлению проводящей функции миокарда, что способствует возникновению аритмогенных очагов и развитию нарушений проводимости и ритма.
Группа функциональных аритмий включает нейрогенные, дисэлектролитные, ятрогенные, механические и идеопатические нарушения ритма.
Развитию симпатозависимых аритмий нейрогенного генеза способствует чрезмерная активация тонуса симпатической нервной системы под действием стресса, сильных эмоций, интенсивной умственной или физической работы, курения, употребления алкоголя, крепкого чая и кофе, острой пищи, невроза и т.д. Активацию симпатического тонуса также вызывают заболевания щитовидной железы (тиреотоксикоз), интоксикации, лихорадочных состояниях, заболеваниях крови, вирусные и бактериальные токсины, промышленные и иные интоксикации, гипоксия. У женщин, страдающих предменструальным синдромом, могут возникать симпатозависимые аритмии, боли в сердце, ощущения удушья.
Вагозависимые нейрогенные аритмии вызываются активацией парасимпатичекой системы, в частности, блуждающего нерва. Вагозависимые нарушения ритма обычно развиваются ночью и могут вызываться заболеваниями желчного пузыря, кишечника, язвенной болезнью 12-перстной кишки и желудка, заболеваниями мочевого пузыря, при которых возрастает активность блуждающего нерва.
Дисэлектролитные аритмии развиваются при нарушениях электролитного равновесия, особенно магниевого, калиевого, натриевого и кальциевого в крови и миокарде.
Ятрогенные нарушения ритма возникают в результате аритмогенного действия некоторых лекарств (сердечные гликозиды, β-блокаторы, симпатомиметики, диуретики и др.).
Развитию механических аритмий способствуют травмы грудной клетки, падения, удары, повреждения электрическим током и т.д.
Идиопатическими аритмиями считаются нарушения ритма без установленной причины.
В развитии аритмий играет роль наследственная
предрасположенность [1, 4,8].
1.2 Классификация аритмий
Формы аритмий:
тахикардия (учащенное сердцебиение более 90 уд. в мин.),
брадикардия (уреженное сердцебиение менее 60 уд. в мин.),
экстрасистолия (внеочередные сердечные сокращения),
мерцательная аритмия (хаотичные сокращения отдельных мышечных волокон),
блокады проводящей системы и др. [9]
По анатомическому принципу аритмии подразделяются на предсердные, желудочковые, синусовые и атриовентрикулярные.
С учетом частоты и ритмичности сердечных сокращений предложено выделять три группы нарушений ритма: брадикардии, тахикардии и аритмии.
Наиболее полной является классификация, основанная на электрофизиологических параметрах нарушения ритма, согласно которой выделяют аритмии:
I. Вызванные нарушением образования электрического импульса.
В эту группу аритмий входят номотопные и гетеротопные (эктопические) нарушения ритма.
Номотопные аритмии обусловлены нарушением функции автоматизма синусового узла и включают синусовые тахикардию, брадикардию и аритмию.
Отдельно в этой группе выделяют синдром слабости синусового узла (СССУ).
Гетеротопные аритмии характеризуются формированием пассивных и активных эктопических комплексов возбуждения миокарда, располагающихся вне синусового узла.
При пассивных гетеротопных аритмиях возникновение эктопического импульса обусловлено замедлением или нарушением проведения основного импульса.
К пассивным эктопическим комплексам и ритмам относятся предсердные, желудочковые, нарушения атриовентрикуоярного соединения, миграция суправентрикулярного водителя ритма, выскакивающие сокращения.
При активных гетеротопиях возникающий эктопический импульс возбуждает миокард раньше импульса, образующегося в основном водителе ритма, и эктопические сокращения "перебивают" синусовый ритм сердца.
Активные комплексы и ритмы включают: экстрасистолию (предсердную, желудочковую, исходящую из атриовентрикулярного соединения), пароксизмальную и непароксизмальную тахикардию (исходящую из атриовентрикулярного соединения, предсердную и желудочковую формы), трепетание и мерцание (фибрилляцию) предсердий и желудочков.
II. Аритмии, вызванные нарушением функции внутрисердечной проводимости.
Данная группа аритмий возникает в результате снижения или прекращения распространения импульса по проводящей системе.
Нарушения проводимости включают: синоатриальную, внутрипредсердную, атриовентрикулярную (I, II и III степени) блокады, синдромы преждевременного возбуждения желудочков, внутрижелудочковые блокады ножек пучка Гиса (одно-, двух - и трехпучковые).
III. Комбинированные аритмии.
аритмия сердце миокард кардиология
К аритмиям, сочетающим нарушения проводимости и ритма относятся эктопические ритмы с блокадой выхода, парасистолия, атриовентрикулярные диссоциации. [10]
Ощущения сердцебиения обычно связаны с синусовой тахикардией, приступы головокружения и обмороков - с синусовой брадикардией или синдромом слабости синусового узла, замирание сердечной деятельности и дискомфорт в области сердца - с синусовой аритмией.
При экстрасистолии пациенты жалуются на ощущения замирания, толчка и перебоев в работе сердца.
Пароксизмальная тахикардия характеризуется внезапно
развивающимися и прекращающимися приступами сердцебиения до 140-220 уд. в мин.
Ощущения частого, нерегулярного сердцебиения отмечается при мерцательной
аритмии. [5, 11]
2. Диагностика и лечение аритмий
2.1 Диагностика аритмий
Первичный этап диагностики аритмии может осуществляться терапевтом или кардиологом. Существует следующие диагностические методы.
Обследование: опрос и первичный осмотр
Во время беседы врач уточняет факторы, вызывающие беспокойство пациента. Например, сердечные боли, неприятные ощущения в области груди, отеки, повышенное АД. Важное значение имеет интенсивность клинических явлений, а также их периодичность и длительность. Также принимаются во внимание факторы стресса, переутомления, метеочувствительности, наследственности.
Максимально подробный опрос включает в себя осмотр пациента. При диагностике такого заболевания, как аритмия, врач обращает внимание на то, каким является телосложение пациента, состояние кожных покровов, наличие посинения в области губ, пальцев, возможные отеки и пульсацию вен в области шеи.
Примерные размеры сердца можно определить с помощью метода перкуссии (путем выстукивания), а также установить наличие воздуха или жидкости в полости груди. С помощью аускультации специалист прослушивает сердечный тон и ритм, выявляет шумы, являющиеся признаками тех или иных заболеваний.
Обязательным этапом осмотра является измерение уровня артериального давления и частоты пульса.
Электрокардиограмма
Наиболее распространенной методикой исследования выступает электрокардиограмма, которая позволяет получить данные о ритмичности и интенсивности сердцебиения, оценить состояние всего органа и его отделов. Диагностика аритмии с помощью ЭКГ проводится, когда пациент находится в горизонтальном положении. Информация поступает через прикрепленные к грудной клетке электроды в аппарат и выводится на бумажный носитель. Из данных электрокардиограммы врач может выяснить, в норме ли размер сердца, получить сведения о наличии постинфарктных рубцов или, наоборот, диагностировать предынфарктное состояние.
ЭКГ является достаточно информативным методом получения сведений о нарушении сердечного ритма, однако, в отдельных случаях, дополнительно проводится холтеровское суточное мониторирование.
Суточное мониторирование по Холтеру
Сущность данного метода исследования заключается в получении информации с датчика, закрепленного на теле пациента в течение 24 часов, что позволяет оценить работу сердца во время сна, отдыха, физической активности. Диагностика с помощью суточного мониторирования по Холтеру позволяет выявить скрытые аритмии, а также ишемии сердечной мышцы, которые не регистрируются на обычной электрокардиограмме. Скрытые нарушения сердечного ритма часто не отображаются на ЭКГ, поскольку исследование длится всего несколько минут, в течение которых сердце может биться равномерно.
Эхокардиография (ЭХОКГ)
Данный вид исследования, который также именуется "УЗИ сердца", позволяет получить изображение органа посредством ультразвукового датчика, прикладываемого к грудной клетке. Метод весьма информативен и предоставляет сведения о размерах сердца и состоянии его отделов - клапанов, полостей, слоев и т.д. Во время ультразвукового исследования отчетливо видны рубцы, образующиеся после инфаркта, кардиомиопатии, врожденные и приобретенные пороки сердца, которые могут стать причиной возникновения нарушений ритма сердцебиения.
Электрофизиологические исследование сердца (ЭФИ)
С помощью данного метода производится диагностика аритмии с высокой точностью и достоверностью. Путем подключения электродов со стороны внутренней поверхности сердца удается зарегистрировать не только аритмичные импульсы, но и установить очаг локализации заболевания, выяснив причину его возникновения. [3, 8, 9]
Дополнительные диагностические методы исследования
Чреспищеводная эхокардиография
Этот метод исследования выполняется с помощью специального датчика, который вводится в пищевод. Чреспищеводную эхокардиографию обязательно назначают перед восстановлением ритма при фибрилляции предсердий, которая длится более 2 суток.
Основная задача чреспищеводной эхокардиографии - выявление тромбов и точная оценка размеров левого предсердия.
Чреспищеводное и внутрисердечное электрофизиологическое исследование
Чреспищеводное и внутрисердечное электрофизиологическое исследование сердца выполняется у больных с приступообразной фибрилляцией предсердий для выявления наличия других форм аритмии, которые провоцируют и усугубляют мерцание предсердий. Они позволяют проводить тестирование антиаритмических препаратов, а также подбирать наиболее эффективную и безопасную лекарственную терапию, в том числе проводить самое эффективное лечение мерцательной аритмии - радиочастотную аблацию при фибрилляции предсердий.
Тилт-тест проводится на специальном ортостатическом столе и имитирует условия, которые могут вызывать аритмию. Пациента размещают на столе в горизонтальном положении, измеряют пульс и АД и затем после введения препарата наклоняют стол под углом 60-80° на 20 - 45 минут, определяя зависимость АД, частоты и ритма сердечных сокращений от изменении положения тела.