Материал: Patan_ekz_2022_g
171. Циррозы печени: классификация, патологическая анатомия, осложнения.
Цирроз - хроническое заболевание, характеризующееся нарастающей печеночной недостаточностью в связи с рубцовым сморщиванием и структурной перестройкой печени.
Классификация:
По этиологии:
1.Инфекционные (вирусный гепатит, инфекции желчевыводящих путей.
2.Токсический и токсико-аллергический (Алкоголь, яды, аллергены).
3.Билиарный (холангит, холестаз).
4.Обменно-алиментарный.
5.Циркуляторный.
6.Криптогенный.
По морфологическим признакам:
1.Неполный септальный.
2.Мелкоузловой.
3.Крупноузловой.
4.Смешанный.
По микроскопическим признакам:
1.Монолобулярный.
2.Мультилобулярный.
3.Монoмультилобулярный.
Морфогенетические виды цирроза:
1.Постнекротический
2. Портальный
3.Смешанный
Патологическая анатомия:
Характерные изменения печени при циррозе: дистрофия и некроз гепатоцитов, извращенная регенерация, диффузный склероз, структурная перестройка и деформация органа. Печень при циррозе плотная и бугристая, размеры ее часто уменьшены, реже — увеличены.
При неполном септальном циррозе узлы-регенераторы отсутствуют, паренхиму печени пересекают тонкие септы, часть которых заканчивается слепо. При мелкоузловом циррозе узлы регенерации одинаковой величины, обычно диаметром не более 1 см, имеют, как правило, монолобулярное строение; септы в них узкие. Для крупноузлового цирроза характерны узлы регенерации разной величины, диаметр больших из них составляет 5 см. Многие узлы мультилобулярные, с широкими септами. При смешанном циррозе сочетаются признаки мелко- и крупноузлового цирроза. Гистологически определяют нарушение долькового строения печени с интенсивным фиброзом и формированием узлов регенерации (ложных долек), состоящих из пролиферирующих гепатоцитов и пронизанных соединительнотканными прослойками. В ложных дольках обычная радиарная ориентация печеночных балок отсутствует. Сосуды расположены неправильно: центральная вена отсутствует, портальные триады обнаруживают не всегда.
Осложнения: портальная гипертензия, печёночная кома, кровотечение из варикозно расширенных вен пищевода, асцит, перитонит, тромбоз воротной вены, развитие рака печени.
172. Острый и хронический холецистит: определение, этиология, классификация, пато- и мофогенез, осложнения.
Холецистит – воспалительное заболевание жёлчного пузыря.
Этиология: В его развитии играют роль камни желчного пузыря и инфекция (как восходящая из просвета кишки, так и нисходящая по лимфатическим или кровеносным сосудам).
Классификация:
По течению:
1.Острый
2.Хронический
По наличию осложнений:
1.Осложнённый
2.Неосложнённый
В зависимости от наличия или отсутствия камней в жёлчных путях:
1.Безкаменный
2.Калькулёзный
Пато- и морфогенез:
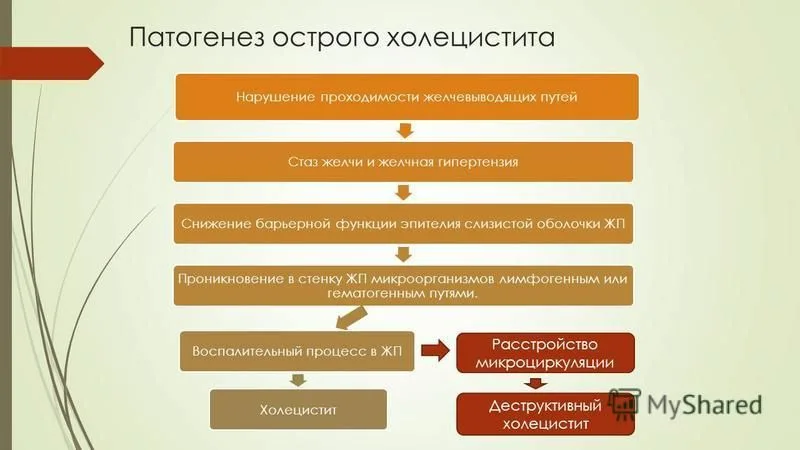
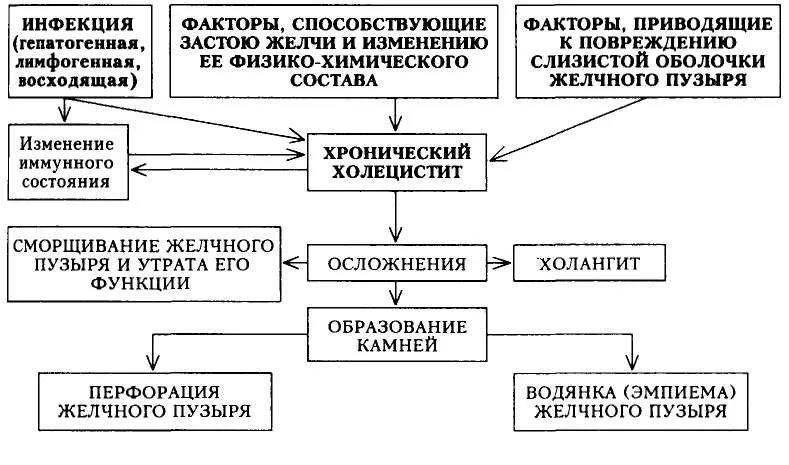
При остром холецистите развивается катаральное, фибринозное или гнойное (флегмонозное) воспаление. Острый холецистит осложняется прободением стенки пузыря и желчным перитонитом, в случае закрытия пузырного протока и скопления гноя в полости — эмпиемой пузыря, гнойным холангитом и холангиолитом, перихолециститом с образованием спаек.
Хронический холецистит развивается как следствие острого, происходят атрофия слизистой оболочки, гистиолимфоцитарная инфильтрация, склероз, нередко петрификация стенки пузыря.
Осложнения: заключаются в прободении стенки пузыря и развитии желчного перитонита, в случае закрытия пузырного протока и скопления гноя в полости пузыря эмпиеме пузыря, желчной колике, гнойном холангите и холангиолите, желтухе, перихолецистите с образованием спаек.
173. Гломерулонефриты: принципы классификации, морфологическая характеристика, ведущие клинические симптомы, осложнения.
Гломерулонефрит — заболевание инфекционно-аллергической или неустановленной природы. Его основой является двустороннее диффузное или очаговое негнойное воспаление клубочкового аппарата почек (гломерулит) с характерными почечными и внепочечными симптомами.
Классификация:
По происходжению:
Первичные,
вторичные;
По течению:
Острые (до 1 года),
подострые (до 2 лет),
хронические (много лет);
По этиологии:
постинфекционные,
неинфекционные,
неизвестные;
По патогенезу: антительные, иммунокомплексные, Ig A, токсические и т.д.
Морфологическая характеристика:
По морфологии гломерулонефриты делят на:
Альтеративные - фибриноидный некроз
Экссудативные - серозное, фиброзное, геморрагическое.
Пролиферативные - интракапиллярный, экстракапиллярные, смешанные.
По локализации воспаления различают интра- и экстракапиллярные формы гломерулонефрита, по характеру воспаления — экссудативный, пролиферативный (продуктивный) и смешанный гломерулонефрит.
Интракапиллярный гломерулонефрит, для которого характерно воспаление в сосудистом клубочке, может быть экссудативным, пролиферативным или смешанным.
• При интракапиллярном экссудативном гломерулонефрите мезангий и капиллярные петли клубочков инфильтрированы нейтрофилами.
• При интракапиллярном пролиферативном (продуктивном) гломерулонефрите происходит пролиферация эндотелиальных и особенно мезангиальных клеток, клубочки при этом увеличены, становятся «лапчатыми».
Экстракапиллярный гломерулонефрит, при котором воспаление развивается в полости капсулы клубочка, тоже может быть экссудативным или пролиферативным. Экстракапиллярный экссудативный гломерулонефрит бывает серозным, фибринозным или геморрагическим. Для экстракапиллярного пролиферативного гломерулонефрита характерна пролиферация клеток капсулы клубочков (нефротелия и подоцитов) с образованием характерных полулуний. По распространенности воспаления в клубочках выделяют диффузный и очаговый гломерулонефрит.
Морфологические изменения почек при гломерулонефрите касаются не только гломерулярного аппарата, но и других структурных элементов — канальцев, стромы, сосудов. В связи с этим выделяют гломерулонефрит с тубулярным, тубулоинтерстициальным или тубулоинтерстициально-сосудистым компонентом.
Клинические симптомы:
Отечность тканей организма (отек)
Повышение артериального давления
Уменьшение объема мочи
Наличие эритроцитов в моче (гематурия)
Сонливость и спутанность сознания
Тошнота, рвота
Слабость, усталость
Лихорадка (повышение температуры)
Осложнения:
Хроническая почечная недостаточность
Хроническая сердечная недостаточность
Хроническая печеночная недостаточность
Уремический плеврит
Перикардит
Перитонит
174. Острый тубулярный некроз: этиология, патогенез, макро- и микроскопическая характеристика, проявления и осложнения.
Острый тубулярный некроз (Острая почечная недостаточность, некротический нефроз) — синдром, морфологическими характеристиками которого являются некроз эпителия канальцев и глубокие нарушения почечного крово- и лимфообращения.
Этиология.
Основными причинами являются интоксикации и инфекции. К некротическому нефрозу могут вести отравления:
– солями тяжелых металлов (ртутью, свинцом, висмутом, хромом, ураном);
– кислотами (серной, хлористоводородной, фосфорной, щавелевой);
– многоатомными спиртами (этиленгликолем, или антифризом);
– веществами наркотического ряда (хлороформом, барбитуратами);
– сульфаниламидами (сульфаниламидная почка).
Патогенез:м (часть хотя бы патогенеза прочитай)
Острая почечная недостаточность развивается при ряде тяжелых инфекций (холере, брюшном тифе, паратифе, дифтерии, сепсисе). Она может осложнять заболевания печени (гепаторенальный синдром) и почек (гломерулонефрит, амилоидоз, мочекаменную болезнь). Некронефроз возникает при травматических повреждениях (синдроме длительного раздавливания), после операции, при обширных ожогах, массивном гемолизе (гемолитическая почка), обезвоживании и обесхлоривании (хлорогидропеническая почка).
Острая почечная недостаточность тесно связана с механизмами шока любой этиологии — травматического, токсического, гемолитического, бактериального. Любой шоковый раздражитель, способный вызвать острое нарушение кровообращения, гиповолемию и падение артериального давления, может быть причиной развития острой почечной недостаточности. В связи с этим основным звеном ее патогенеза становятся нарушения почечной гемодинамики. Они отражают общие гемодинамические сдвиги при шоке: спазм сосудов коркового слоя и сброс основной массы крови на границе коры и мозгового вещества в вены по почечному шунту. Редуцированное кровообращение в почках определяет прогрессирующую ишемию коркового вещества и нарушения почечного лимфотока с развитием отека интерстиция. В связи с нарастанием ишемии коры развиваются глубокие дистрофические и некротические изменения канальцев главных отделов с разрывом канальцевой базальной мембраны (тубулорексис). В развитии дистрофии и некроза канальцев большую роль играет и непосредственное действие на эпителий преимущественно проксимальных канальцев циркулирующих в крови нефротоксических веществ. Некроз канальцев и разрывы их базальной мембраны определяют возможность неадекватной канальцевой реабсорбции, поступление клубочкового ультрафильтрата плазмы в почечный интерстиций. Это способствует нарастанию отека почечной ткани, повышению внутрипочечного давления. С некрозом канальцев, разрывом их базальной мембраны, тубуловенозным рефлюксом связана закупорка канальцев пигментным детритом, кристаллами миоглобина, погибшими клетками. Канальцевая обструкция и прогрессирующий отек интерстиция — основные причины роста внутрипочечного давления, усугубляющего состояние тканевой гипоксии и аноксии. На смену деструктивным процессам в канальцах приходят репаративные. Однако полного восстановления почечной паренхимы не происходит: развивается очаговый нефросклероз, поэтому наступает выздоровление со структурным ущербом.
Макро- и микроскопическая характеристика:
При гистологическом исследовании в разные стадии заболевания в почках находят различные изменения. Динамику этих изменений удается проследить при пункционных биопсиях почки.
В начальной (шоковой) стадии отмечают резкое, преимущественно венозное полнокровие интермедиарной зоны и пирамид при очаговой ишемии коркового слоя, где капилляры клубочков находятся в спавшемся состоянии. Отек интерстиция сопровождается лимфостазом, наиболее выраженным в интермедиарной зоне. Эпителий канальцев главных отделов в состоянии гиалиново-капельной, гидропической или жировой дистрофии. Просветы канальцев неравномерно расширены, содержат цилиндры, иногда кристаллы миоглобина.
В олигоанурической стадии выражен очаговый некроз канальцев главных отделов с деструкцией базальных мембран преимущественно дистальных канальцев — тубулорексис. Цилиндры обтурируют нефрон на разных уровнях, что ведет к застою клубочкового ультрафильтрата в полости клубочковой капсулы. Отек интерстиция усилен, к нему присоединяются лейкоцитарная инфильтрация, геморрагии. Значительно выражен и венозный застой, на фоне которого нередко происходит тромбоз вен.
В стадии восстановления диуреза многие клубочки полнокровны, а отек и инфильтрация почки значительно уменьшены. Участки некроза эпителия канальцев чередуются с островкамирегенераторами из светлых эпителиальных клеток. Некротизированные канальцы, мембрана которых сохранена, регенерируют полностью. В участках, где некроз канальцев сопровождается разрушением базальной мембраны, на месте погибшего нефрона разрастается соединительная ткань, образуются очаги склероза.
Морфология почек при острой почечной недостаточности разной этиологии одинакова, хотя и имеет некоторую специфику в зависимости от причины. Почка увеличена, массой 200 - 250г, дряблой консистенции, кора утолщена до 2 см, желто-серая, тусклая, матовая, заворачивается над капсулой, мозговой слой резко отграничен от коры (красная линия Юкстамедуллярного кровотока), мозговой слой полнокровный, капсула снимается легко, поверхность почки гладкая, серо-желтая.
Проявления:
Отёки, анемия, застойная СН, АГ, энцефалопатия, гиперазотемия, олиго- анурия, головная боль, рвота.
Осложнения:
Азотемическая уремия, отёк лёгких, отёк головного мозга, надрыв или разрыв капсулы почки, анемия, АГ, сепсис, пневмония.
175. Мочекаменная болезнь: этиология, химический состав камней, механизм образования камней. Макро- и микроскопические изменения в почках, осложнения, исходы.
Мочекаменная болезнь (нефролитиаз) — заболевание, при котором в почечных чашечках, лоханках и мочеточниках образуются камни разной величины, структуры и химического состава: фосфаты, ураты, оксалаты, карбонаты. Заболевание имеет хроническое течение, в процесс вовлечены одна или обе почки.
Этиология:
Из общих факторов, способствующих нефролитиазу, имеют значение наследственные и приобретенные нарушения кальциевого, фосфорного, мочекислого, щавелевокислого обмена, ацидоза, преобладание в пище углеводов и животных белков, минеральный состав питьевой воды (эндемический нефролитиаз) и авитаминоз А. Местные факторы камнеобразования — факторы, которые изменяют физикохимическое состояние мочи и этим способствуют выпадению солей. Важную роль играет воспаление мочевыводящих путей и мочевой стаз. Эти факторы ведут к повышению концентрации в моче солей, изменению рН и коллоидного равновесия мочи, образованию коллоидной (белковой) основы камня. Большое значение в развитии нефролитиаза имеют трофические и моторные нарушения функций чашечек, лоханок, мочеточников — атония лоханок и мочеточников, нарушение кровообращения.
Химический состав камней:
Наиболее распространённые типы почечных камней:
кальциевые камни (смешанные оксалаты/фосфаты кальция, оксалаты кальция, фосфаты кальция)
фосфаты магния и аммония (струвитные камни)
ураты (камни мочевой кислоты)
Механизм образования камней:
Механизм образования камней связан с невозможностью полного опорожнения мочевого пузыря, застоем и концентрацией остаточной мочи, приводящими к выпадению солевых кристаллов.
Макро- и микроскопические изменения:
Изменения при нефролитиазе крайне разнообразны и зависят от локализации камней, их величины, давности процесса, наличия инфекции.
Камень лоханки, нарушающий отток мочи, приводит к пиелоэктазии, а в дальнейшем — и к гидронефрозу с атрофией почечной паренхимы; почка превращается в тонкостенный, заполненный мочой мешок. Если камень находится в чашечке, то нарушение оттока из нее ведет к расширению только чашечки — гидрокаликозу, и атрофии подвержена только часть почечной паренхимы. Камень, обтурирующий мочеточник, вызывает расширение лоханки и просвета мочеточника выше обтурации — гидроуретеронефроз. При этом возникает воспаление стенки мочеточника — уретерит, которое приводит к стриктуре; иногда образуется пролежень с перфорацией мочеточника в месте его закупорки. Присоединение инфекции изменяет морфологическую картину нефролитиаза. Инфицированный калькулезный гидронефроз (гидроуретеронефроз) становится пионефрозом (пиоуретеронефроз). Инфекция ведет к развитию пиелита, пиелонефрита, апостематозного (гнойничкового) нефрита, к гнойному расплавлению паренхимы. Воспаление нередко переходит на околопочечную клетчатку, вызывая хронический паранефрит. Почка в таких случаях замурована в толстой капсуле из грануляционной, жировой и фиброзной тканей (панцирный паранефрит), а иногда и полностью замещена склерозированной жировой клетчаткой (жировое замещение почки).