Материал: Рак мочевого пузыря
Частота кровотечения может колебаться в широких пределах. Иногда после однократной гематурии последняя не повторяется несколько месяцев или лет. Это затрудняет своевременное выявление заболевания. При запущенных и распадающихся опухолях мочевого пузыря гематурия обычно имеет постоянный характер, и может быть настолько интенсивной, что приводит к тампонаде мочевого пузыря сгустками крови и экстренному оперативному вмешательству.
При папиллярных опухолях мочевого пузыря гематурия обычно имеет безболевой характер. Появление болезненного и учащенного мочеиспускания чаще всего свидетельствует об инфильтрации стенки мочевого пузыря опухолью.
Гематурия может быть не только макроскопической, но и микроскопической (эритроцитурия).
Дизурия у больных опухолью мочевого пузыря связана со многими причинами: расположением опухоли в шейке мочевого пузыря, инфильтративным ростом опухоли, ее распадом и изъявлением, присоединением цистита, сопутствующей доброкачественной гиперплазией предстательной железы.
Мочеиспускание становится не только учащенным, но затрудненным и болезненным.
Дизурия у больных, страдающих раком мочевого пузыря, встречается достаточно часто, а у части больных пожилого возраста может появиться задержка мочеиспускания, при этом чаще всего она связана с наличием доброкачественной гиперплазии предстательной железы. Выраженность дизурии значительно возрастает при присоединении инфекции и распаде опухоли. При этом моча содержит гной, кусочки распадающейся ткани, фосфаты, приобретает щелочную реакцию и зловонный запах.
Боли в надлобковой области у больных раком мочевого пузыря чаще не связаны с актом мочеиспускания, но усиливаются при его осуществлении. Они зависят от прогрессирования раковой инфильтрации, связаны с переходом процесса на паравезикальную клетчатку и соседние органы. Иррадиация болей в промежность, половые органы, крестец, бедро зависит от поражения нервных узлов.
Боли в поясничной области у больных раком мочевого пузыря связаны со сдавлением опухолью устьев мочеточников, развитием уретерогидронефроза и присоединением пиелонефрита.
При обострении пиелонефрита больные отмечают повышение температуры тела, ознобы. Гидронефроз и пиелонефрит приводит к почечной недостаточности, что сопровождается жаждой, тошнотой, сухостью во рту, потерей аппетита и другими симптомами.
Хронический пиелонефрит часто осложняет рак мочевого
пузыря и занимает первое место среди причин смерти при этом заболевании
5. Диагностика
Распознавание опухолей мочевого пузыря должно быть комплексным. В настоящее время диагностика опухолей мочевого пузыря включает выяснение жалоб больного, подробно собранный анамнез, пальпацию области мочевого пузыря, цитологическое исследование осадка мочи, рентгенологическое исследование, ультразвуковое трансабдоминальное и трансректальное исследование мочевого пузыря, цистоскопию с обязательной трансуретральной биопсией опухоли, ядерно-магнитный резонанс.
При диагностике опухолей мочевого важно не только поставить диагноз, но и определить стадию опухоли, ее локализацию и распространенность, отношение новообразования к устьям мочеточников, состояние слизистой оболочки мочевого пузыря вокруг опухоли, наличие или отсутствие ближайших и отдаленных метастазов. В задачи диагностики входит также определение функции почек и состояния уродинамики верхних и нижних мочевых путей. Необходимо определить степень операционного риска и решить вопрос об операбельности больного, выбрать метод лечения.
Алгоритм обследования больных с опухолью мочевого пузыря в последние годы претерпел изменения. Раньше цистоскопию выполняли на первом этапе диагностики, считая ее ведущим методом исследования при предположительном диагнозе опухоли мочевого пузыря. В настоящее время как первое и экстренное исследование применяют лишь при тотальной безболевой гематурии, а во всех других случаях ее переносят на заключительный этап диагностики. При этом выполняют цистоскопию под наркозом с использованием прямого тубуса с одновременным осуществлением резекции новообразования в пределах визуально здоровых тканей мочевого пузыря для гистологического исследования опухоли с целью не только подтвердить диагноз, но и определить вид новообразования и степень дифференцировки клеток опухоли.
Оценка клинических симптомов заболевания имеет определенное значение при распознавании опухолей мочевого пузыря. При опросе необходимо выяснить длительность заболевания, подробно расспросить о начальных симптомах. Детальной должна быть характеристика гематурии: длительность, частота и вид (тотальная или терминальная), постоянство и интенсивность, присутствие сгустков крови в моче. Наличие у пациента гематурии, дизурии, болей в надлобковой области, слабости, похудания, потери аппетита и других проявлений болезни может навести врача на мысль о возможном наличии опухоли мочевого пузыря, но это обязательно требует подтверждения специальными методами исследования.
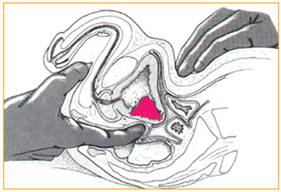
Бимануальная пальпация области мочевого пузыря является обязательным методом исследования больного, страдающего опухолью мочевого пузыря, хотя его диагностические возможности и невелики. Этот метод исследования иногда помогает врачу определить величину опухоли и ее взаимоотношение с окружающими тканями.
Пальпацию выполняют под наркозом при опорожненном мочевом пузыре через прямую кишку у мужчин и влагалище у женщин, другая рука врача располагается над лоном. При выполнении бимануальной пальпации мочевого пузыря очень важно добиться полного расслабления мышц.
Опухоли небольших размеров, не инфильтрирующие стенку мочевого пузыря, а также опухоли с локализацией в области шейки мочевого пузыря и мочепузырного треугольника, при бимануальной пальпации не определяются.
При этом исследовании можно определить опухоли значительных размеров, особенно расположенные на боковых стенках мочевого пузыря. Метод позволяет выявить инфильтрат в области мочевого пузыря, его распространение на ткани малого таза, прямую кишку, предстательную железу, влагалище, матку.
Прощупываемое образование может быть как подвижным, так и неподвижным.
При выявлении плотного и неподвижного инфильтрата можно сделать
заключение о прорастании опухоли в паравезикальную клетчатку и органы малого
таза.
Цитологическое исследование осадка мочи для распознавания опухоли мочевого пузыря стали применять со второй половины 19 века. Метод чрезвычайно прост и неинвазивен, в чем и заключается его преимущество. Однако цитологическое исследование осадка мочи является только вспомогательным методом диагностики.
Чувствительность цитологического исследования повышается с уменьшением дифференцировки опухоли.
Тем не менее, ложноотрицательные результаты могут составлять до 20% случаев новообразований стадии G3. Возможны и ложноположительные результаты вследствие реактивных изменений слизистой оболочки мочевого пузыря при хроническом цистите и некоторых других заболеваниях этого органа, а также почек и мочеточников.
Признаками опухоли мочевого пузыря при цитологическом исследовании осадка мочи являются крупные одиночные опухолевые клетки или их комплексы, полиморфизм клеток, нарушение ядерно-цитоплазматического соотношения в сторону увеличения ядра, а также картины деления клеток.
Рентгенологическое исследование больного с подозрением на опухоль мочевого пузыря начинают с выполнения экскреторной урографии.
Данные, полученные при этом исследовании, позволяют не только поставить
диагноз, но и оказывают существенное влияние на выбор метода лечения.
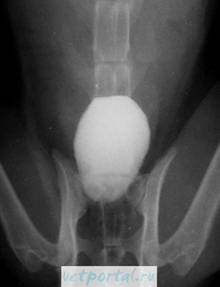
На нисходящей цистограмме при выполнении экскреторной урографии может быть виден дефект наполнения, обусловленный опухолью мочевого пузыря. Одновременно этот метод исследования дает представление об анатомических изменениях и функциональной способности почек и мочеточников, динамике опорожнения почечной лоханки и мочеточников и позволяет оценить уродинамику верхних мочевых путей. При сдавлении интрамурального отдела мочеточника опухолевым инфильтратом и нарушении оттока мочи из верхних мочевых путей с помощью экскреторной урографии можно выявить расширение мочеточника и чашечно-лоханочной системы почек (уретерогидронефроз), а иногда и отсутствие функции этого органа.
Кроме нисходящей цистограммы, получаемой при выполнении экскреторной урографии, иногда приходится прибегать и к восходящей (ретроградной) цистографии, для чего мочевой пузырь наполняют жидким рентгеноконтрастным веществом с помощью введенного в мочевой пузырь катетера. На ретроградной цистограмме более четко выявляется изображение опухоли мочевого пузыря, а также и внутрипузырно расположенная доброкачественная гиперплазия предстательной железы. На восходящей цистограмме при опухоли мочевого пузыря можно определить дефект наполнения. Однако при опухоли незначительных размеров контрастное вещество может прикрывать ее, и тога опухоль не видна. Иногда этот метод исследования позволяет выявить пузырно-мочеточниковый рефлюкс, возникающий вследствие нарушения замыкательного аппарата устья мочеточника из-за инфильтрации стенки мочевого пузыря или сдавления устьев аденоматозными узлами при сочетании опухоли мочевого пузыря с доброкачественной гиперплазией предстательной железы.
Для выявления небольших опухолей мочевого пузыря выполняют осадочную цистографию, которую осуществляют введением в мочевой пузырь через резиновый катетер сначала 50-100 мл 10-15% суспензии сульфата бария. Затем больному рекомендуют в течение 40-60 мин менять положение тела для лучшего контакта препарата с ворсинками опухоли и слизистой оболочки мочевого пузыря. После этого мочевой пузырь опорожняют от сульфата бария, промывают, и через катетер вводят 100-150 мл кислорода. Метод позволяет получить четкое изображение опухоли мочевого пузыря, так как на измененной поверхности опухоли барий задерживается, а с нормальной слизистой оболочки мочевого пузыря полностью смывается. Осадочная цистография особенно ценна при папиллярных опухолях с длинными ворсинками, тогда как при эндофитных опухолях она малоинформативна.
В последние годы некоторые урологи при обследовании больных опухолью мочевого пузыря сочетают полипозиционную нисходящую цистографию с микционной цистоуретрографией и урофлоуметрией. При этом исследовании можно выявить особенности сокращения детрузора в месте расположения опухоли и дополнить представление о глубине опухолевой инвазии. рак мочевой опухоль пузырь
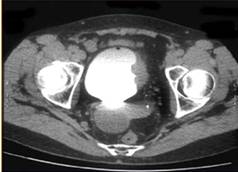
В комплексном обследовании больных опухолью мочевого пузыря в последние годы стали использовать и компьютерную томографию, с помощью которой можно уточнить глубину инвазии новообразования и состояние регионарных лимфатических узлов, а также выявить отдаленные метастазы. Это исследование значительно повышает достоверность диагноза. Метод относительно безвреден, не связан с введением в организм пациента каких-либо веществ или инструментов, позволяет быстро получить изображение любого органа, в том числе и мочевого пузыря на любой глубине.
При плановом обследовании больных УЗИ является ведущим методом диагностики опухолей мочевого пузыря. Ультразвуковое сканирование следует проводить только при наполненном мочевом пузыре. Метод позволяет получить документальную информацию о локализации и размерах опухоли мочевого пузыря, одновременно выявить доброкачественную гиперплазию предстательной железы у мужчин пожилого и старческого возраста.
Диагноз опухоли мочевого пузыря только по данным УЗИ может быть
установлен у 82% больных. Для более точной диагностики следует выполнять
ультразвуковое сканирование при трансабдоминальном и трансректальном
расположении датчика. Трансректальное сканирование улучшает визуализацию
верхушки и шейки мочевого пузыря, позволяет оценить состояние соседних органов.
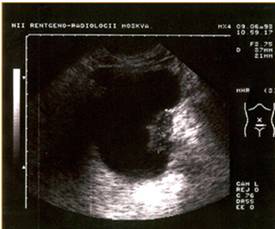
Внедрение в клиническую практику ультразвукового исследования не только значительно облегчило диагностику опухолей мочевого пузыря, но и позволило изучать состояние зон регионарного метастазирования. Ультразвуковой мониторинг забрюшинных и внутритазовых лимфатических узлов при раке мочевого пузыря необходим для выбора оптимального метода лечения.
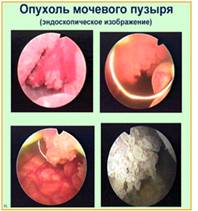
Цистоскопия последний этап обследования, но этот метод считают ведущим при подозрении на опухоль мочевого пузыря. У больных, страдающих раком мочевого пузыря, цистоскопию рекомендуют выполнять под наркозом или с использованием прямого тубуса, или специальным гибким цистоскопом с волоконной оптикой. Если нет противопоказаний, то при цистоскопии для подтверждения диагноза и определения характера опухоли одновременно выполняют и трансуретральную резекцию новообразования в пределах визуально здоровых участков мочевого пузыря.
Цистоскопия дает возможность определить наличие опухоли, ее размер и
локализацию, а по внешнему виду новообразования, характеру ворсинок и толщине
ножки предварительно (до гистологического исследования) оценить ее характер,
состояние слизистой оболочки мочевого пузыря вокруг опухоли и отношение
новообразования к устьям мочеточников.
В последние время все активнее стали применять в клинической практике такие методы, как КТ и МРТ. Эти исследования показаны только после клинических, ультразвуковых и обычных рентгенологических и эндоскопических исследований, по данным которых формируется предварительный диагноз.
Точность КТ в определении прорастания опухоли за
пределы стенки мочевого пузыря колеблется от 60 до 96% ,а специфичность 66-93%.
Однако на компьютерных томограммах невозможно отличить участки мышечной
гипертрофии стенки мочевого пузыря от инфильтративных опухолей небольшого
размера. Основным показанием для РКТ является не диагностика РМП или
определение степени инвазии стенки, а выявление перивезикального
распространения и вовлеченности в процесс лимфатических узлов.
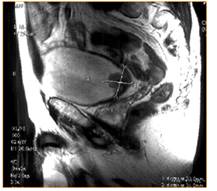
МРТ сочетает в себе лучшие свойства ультасонографии и
РКТ. Чувствительность МРТ при распространении опухоли в клетчатку составляет
98%. Специфичность колеблется от 62 до 100% (Огнерубов Н.А. и соавт., 1999 г.).
К недостаткам и ограничениям метода можно отнести относительную дороговизну
исследования, продолжительность процедуры. МРТ имеет преимущество, по сравнению
с РКТ в определении прорастания опухоли в клетчатку таза и окружающие органы.
Несомненным преимуществами также являются: высокое контрастное разрешение (в 70
раз выше, чем при РКТ); возможность получения информационных данных по
нескольким параметрам; отсутствие ионизирующего излучения. Производители
МРТ-систем в настоящее время сделали основной упор на выпуск моделей с низкими
(< 0,3 Т) и средними (от 0,3 до 0,5 Т) полями, которые отличаются от
высокопольных (> 0,5 Т) МРТ-систем компактностью и экономичностью при
удовлетворительном качестве изображений и значительно меньшей продажной и
эксплуатационной стоимости.
Неинфильтрирующие папиллярные опухоли мочевого пузыря при цистоскопии обычно имеют вид ворсинчатых образований на тонкой ножке с длинными, прозрачными и нежными ворсинками, флотирующими в промывной жидкости и отбрасывающими тень. При цистоскопии в папилломе удается увидеть центрально расположенный артериальный сосуд. Слизистая оболочка не изменена. Цвет опухоли меняется от бледно-розового до красного. Папилломы могут быть одиночными или множественными (папилломатоз мочевого пузыря).