Материал: практические навыки
Заполнение медицинской документации.
истории болезни, листы назначений, выписки из историй болезни, амбулаторные карты, справки, больничные листы
Вопрос 2. Инструментальная перевязка раны.
АЛГОРИТМ ПЕРЕВЯЗКИ «ЧИСТЫХ» ПОСЛЕОПЕРАЦИОННЫХ РАН
Перевязка состоит из четырех этапов:
1. снятие ранее наложенной повязки
2. туалет окружности раны
3. лечебные мероприятия
4. наложение новой асептической повязки и ее фиксация.
Проведение каждого из этапов перевязки должно проводиться с учетом обеспечения инфекционной безопасности персонала и пациентов.
Первый этап перевязки
- снятие ранее наложенной повязки
а) бинтовой:
- снять бинт, не скручивая его. Бинты, сильно пропитанные кровью, предварительно смочить 3% раствором перекиси водорода. Разрезать повязку ножницами (предварительно под повязку вводят закругленную браншу)
- придерживая кожу, анатомическим пинцетом аккуратно отслоить повязку
б) снятие пластырной повязки:
- придерживая кожу, анатомическим пинцетом аккуратно отслоить повязку от одного конца раны к другому
Старая повязка помещается в контейнер для отходов группы «Б», пинцет сбрасывается в лоток для отработанного материала. Снять перчатки, погрузить их в раствор средства, затем утилизировать. Руки обработать антисептиком
Второй этап перевязки
- туалет окружности раны
Надеть стерильные перчатки. Вторым стерильным пинцетом (зажимом) и шариком обрабатывается рана и кожа вокруг раны антисептическим раствором, начиная от краев раны к периферии.
Третий этап перевязки
- лечебные мероприятия
Третьим пинцетом и ножницами (при необходимости) снимаются швы. Этим же пинцетом и
шариком, смоченным раствором антисептика обрабатывается послеоперационный рубец.
Разведение краев раны (при необходимости) также проводится стерильным зажимом (пинцетом).
Четвертый этап перевязки
- наложение асептической повязки на рану
Третьим и вторым пинцетами (зажимами) накладывается асептическая повязка на рану.
Повязка фиксируется лейкопластырем или бинтом.
АЛГОРИТМ ПЕРЕВЯЗКИ « ГНОЙНЫХ» ПОСЛЕОПЕРАЦИОННЫХ РАН
Первый этап перевязки
- снятие ранее наложенной повязки
Выполняется согласно стандарту снятия ранее наложенной повязки при перевязке чистых
ран.
Второй этап перевязки
- туалет окружности раны
Вторым стерильным пинцетом и стерильными шариками, чередуя сухой и смоченный в 3% перекиси водорода, очистить рану (гной не стирают, а слегка прижимают шариком к поверхности раны, как промокательную бумагу).
Третий этап перевязки
- лечебные мероприятия
Все лечебные мероприятия в ране проводятся стерильными инструментами и перевязочными
материалами.
При наличии дренажа, вокруг него накладывается разрезанная до половины маленькая салфетка, для предупреждения инфицирования раны.
Четвертый этап перевязки
- наложение асептической повязки
Асептическая повязка накладывается стерильным пинцетом (зажимом), фиксируется.
заключительный этап
проводится после окончания перевязки каждого больного
1. перевязочный стол протирается дезинфицирующим раствором.
2. инструменты, контаминированные кровью и гноем, промывают в промывных водах (при использовании средств для совмещенной дезинфекции и предстерилизационной
Вопрос 4. Облачение в стерильное белье и перчатки.
Одевание халата осуществляется после обработки рук одним из методов, с помощью санитарки или другой операционной сестры, не участвующей в операции.
1. После того, как санитарка откроет крышку бикса, развернуть
пеленку, найти в середине бикса индикатор стерильности и определить пригодность материала к использованию.
2. Осторожно вынуть из бикса свернутый стерильный халат и развернуть его, следя за тем, чтобы наружная поверхность его не
коснулась окружающих предметов, одежды.
3. Взять халат за края ворота и левой кистью, прикрытой халатом
удерживать его.
4. Осторожно вставить правую кисть в рукав и одновременно,
продвигая руку по нему, подтягивать халат левой рукой.
5. Надев халат на правую руку, правой кистью взять ворот залевый край.
6. Прикрыв правую кисть халатом вдеть в рукав левую руку.
7. Вытянуть обе руки вверх и вперед. Санитарка берет сзади халат
за тесемки, натягивает и завязывает их (
ПОРЯДОК НАДЕВАНИЯ СТЕРИЛЬНЫХ ПЕРЧАТОК
1. Вымыть руки хирургическим методом
2. Вскрыть верхнюю упаковку на разовых стерильных перчатках и достать пинцетом
перчатки во внутренней упаковке (или достать стерильным пинцетом перчатки в упаковке из бикса).
3. Расположить перчатки на отдельном столике на стерильной пеленке.
4. Взять перчатку за отворот левой рукой так, чтобы пальцы не касались внутренней
поверхности перчатки.
5. Сомкнуть пальцы правой руки и ввести их в перчатку.
6. Разомкнуть пальцы правой руки и натянуть перчатку на пальцы, не нарушая ее
отворота.
7. Завести под отворот левой перчатки 2, 3 и 4-й пальцы правой руки, при этом 1 -й
палец правой руки должен быть направлен в сторону 1-го пальца на левой перчатке.
8. Сомкнуть пальцы левой руки и ввести их в перчатку, которую вертикально держат 2,
3 и 4-й пальцы правой руки.
9. Отвернуть загнутый край сначала на левой перчатке, а затем на правой перчатке, не
меняя положение пальцев.
Вопрос 5. Временная остановка кровотечения на сонной артерии

Алгоритм пальцевого прижатия сонной артерии.
1. Усадить пациента лицом к себе.
2. Успокоить его.
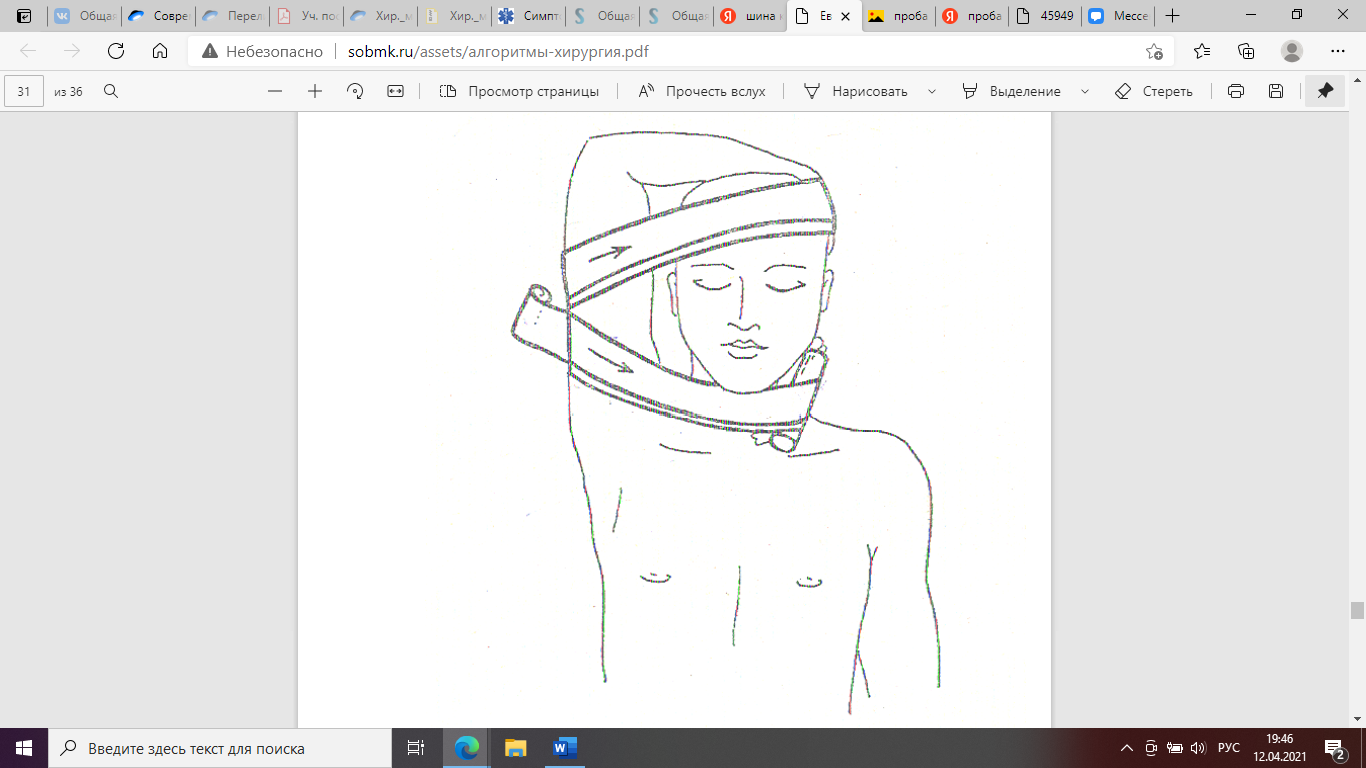
3. Кровотечение из ран головы и шеи останавливают, прижимая общую сонную артерию к поперечному отростку YI шейного позвонка по переднему краю грудиноключично-сосцевидной мышцы на границе её нижней и средней трети.

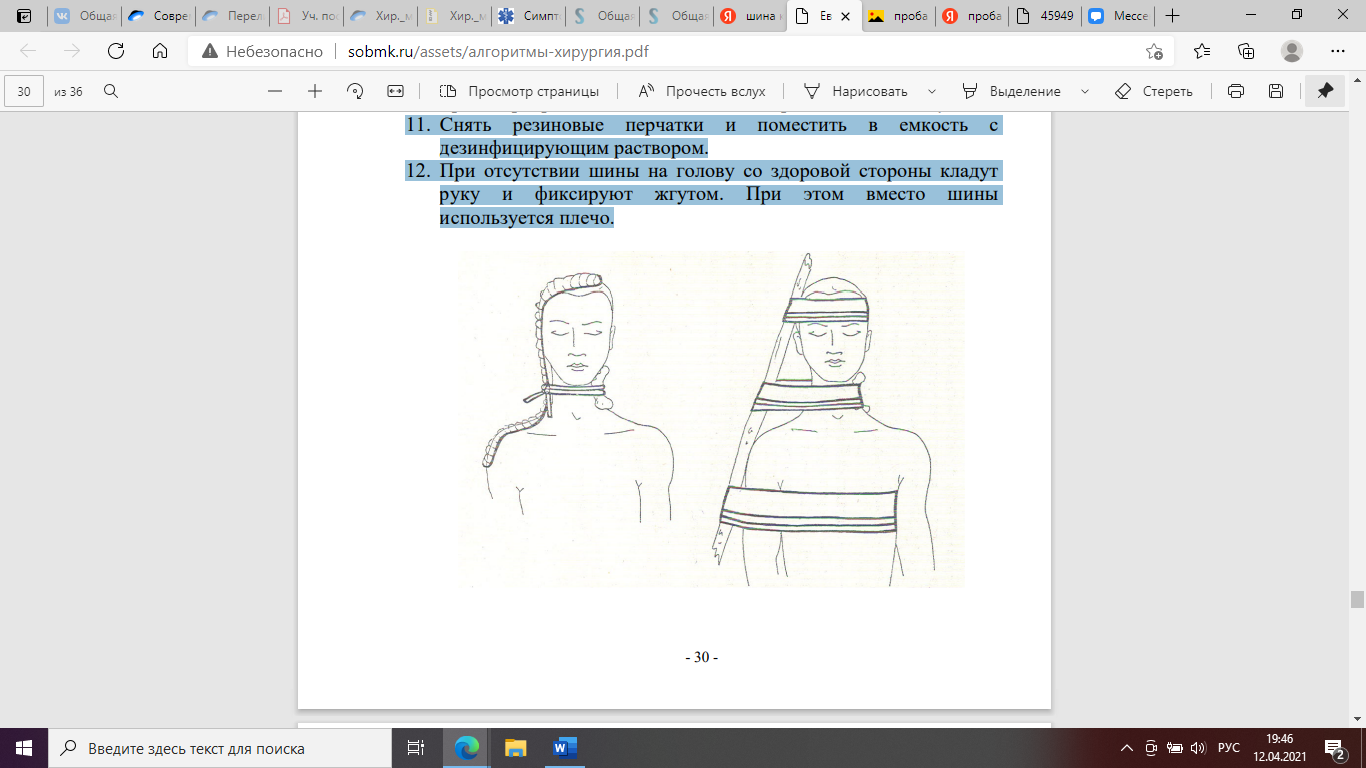
Наложение жгута
1. Надеть резиновые перчатки.
2. Осмотреть раневую поверхность.
3. Отмоделировать шину Крамера перед наложением на шею.
4. Наложить асептическую повязку.
5. Наложить шину Крамера со здоровой боковой стороны головы и шеи (шина служит каркасом, на котором жгут натягивается вокруг шеи).
6. Наложить поверх закрепленной на раневой поверхности асептической повязки ватно-марлевый валик.
7. Растянуть сильно жгут и обернуть вокруг шеи несколькими оборотами (2-3 раза).
8. Закрепить свободные концы жгута.
9. Сделать отметку о времени наложения жгута.
10. Транспортировать пациента в стационар на носилках полусидя.
11. Снять резиновые перчатки и поместить в емкость с дезинфицирующим раствором.
12. При отсутствии шины на голову со здоровой стороны кладут руку и фиксируют жгутом. При этом вместо шины используется плечо.
очистки)
3. затем погружаются в дезинфицирующий раствор, совмещенный с предстерилизационной очисткой.
4. Отработанный перевязочный материал собирают в контейнер для отходов группы «Б»
5. Лотки для отработанного материала погружают в дезинфицирующий раствор.
Техника снятия швов
Техническое оснащение: для снятия швов необходимо иметь стерильный анатомический пинцет либо зажим, стерильные ножницы или скальпель и общий набор перевязочного материала, муляж для снятия швов.
Пред процедурой тщательно вымыть руки с мылом, обработать антисептиком и надеть стерильные перчатки.
Последовательность действий: снять повязку, обработать операционную рану иодонатом или другим антисептиком. В левую руку берется анатомический пинцет, а в правую руку скальпель или ножницы.
С помощью пинцета шовная нить подтягивается с одного конца до тех пор, пока не покажется белый, не запачканный иодонатом участок. В этом месте нить пересекается и извлекается наружу. После снятия швов необходимо еще раз произвести обработку операционной раны антисептиком и наложить стерильную повязку.
3. Обработка рук хирурга и операционного поля.
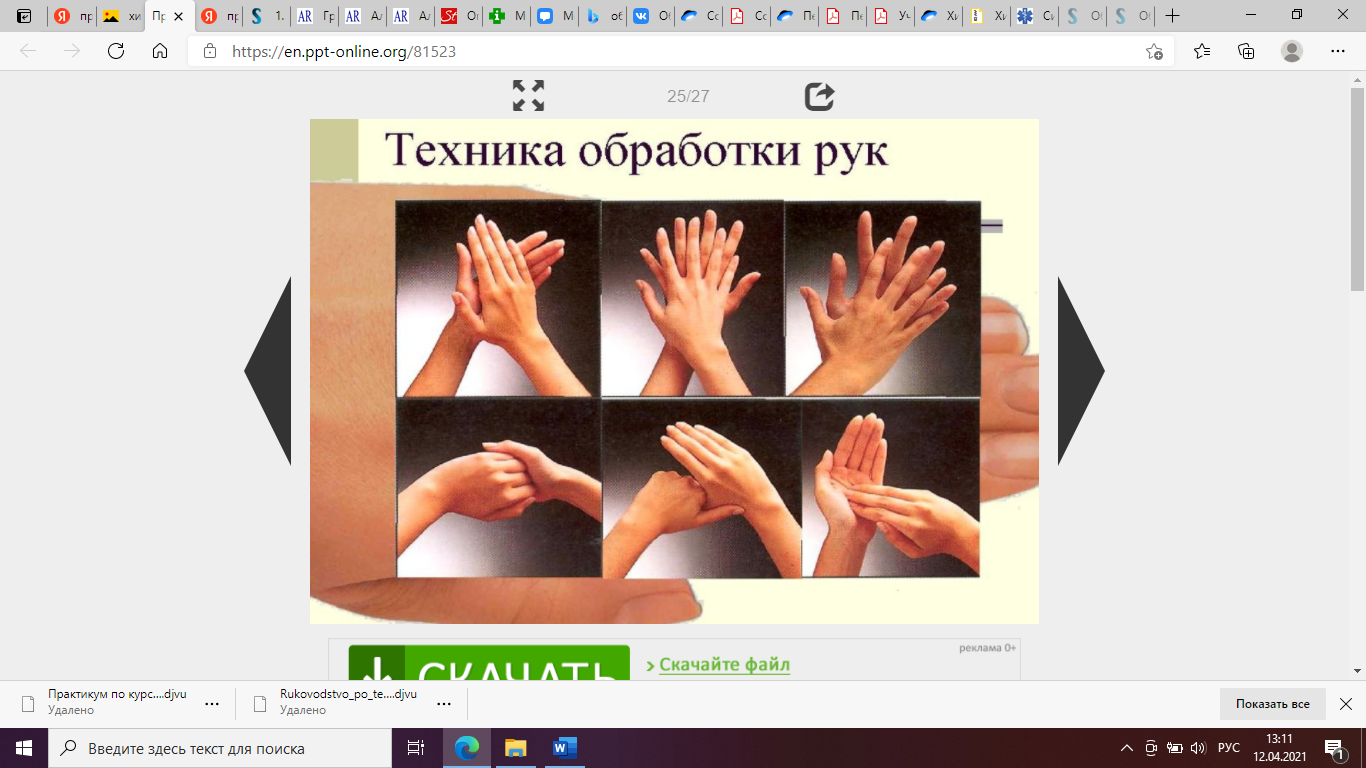
I этап - мытье рук до верхней трети предплечий мылом с водой в течение двух минут, затем высушивание стерильным полотенцем (салфеткой);
II этап - обработка кожным антисептиком кистей рук, запястий и предплечий. С учетом рекомендаций ВОЗ мытье рук хирургов необходимо осуществлять следующим способом:
1 Если на руках видны следы грязи, вымыть руки обычным мылом, прежде чем переходить к их хирургической обработке. Удалить грязь из под ногтей инструментом для чистки ногтей под проточной водой.
3 До начала хирургической обработки рук снять кольца, часы и браслеты. Искусственные ногти запрещаются.
4 Необходимо отрегулировать температуру и напор воды до начала обработки рук. С помощью дозатора нанести необходимое количество жидкого мыла на ладонную поверхность кисти.
5 Тереть одну ладонь о другую возвратно-поступательными движениями.
11 После обработки кистей необходимо вымыть предплечья до верхней трети ладонной поверхностью противоположной кисти.
12 Обработку рук необходимо производить не менее двух минут, при этом мыльная пена должна быть белоснежной.
13 После завершения мытья рук провести их высушивание отдельным полотенцем (салфеткой).
14 Обработать кисти рук, запястья и предплечья до верхней трети их кожным антисептиком Наносить это средство только на сухие руки. Обработка рук кожным антисептиком осуществляется в той же последовательности, что и мытье рук.
В качестве антисептика для обработки рук можно пользоваться 0,5% спиртовым хлоргексидина биглюконата, 0,5% раствором Пливасепт, Йодопироном.

Подготовка операционного поля
При плановых хирургических вмешательствах подготовку операционного поля начинают накануне операции - пациент принимает гигиеническую ванну, ему меняют постельное и нательное белье. В день операции, но не ранее чем за 1-2 ч до нее, сухим способом сбривают волосы, После удаления волос кожу протирают 70% раствором спирта.
Если наличие волосяного покрова не мешает проведению операции, удалять волосы не следует.
Используют спиртосодержащим кожным антисептикам с красителем 1% раствор
йодоната, 0,1% раствор йодопирона, 0,5% спиртовой раствор хлоргексидина биглюконата (гибитана), 1% или 2% спиртовой раствор бриллиантового зеленого. Обработку операционного поля проводят путем протирания отдельными стерильными марлевыми салфетками, смоченными кожным антисептиком.
Подготовленная область должна быть достаточно велика, чтобы в случае необходимости продолжить разрез или сделать новые разрезы для установки дренажей. Кожный антисептик при обработке неповрежденной кожи перед операцией следует наносить концентрическими кругами от центра к периферии, а при наличии гнойной раны - от периферии к центру.
После обработки области оперативного вмешательства кожным антисептиком проводиться изоляция операционного поля с помощью стерильных простыней, пеленок, полотенец и вновь смазывают его 1% раствором йодоната. В конце операции перед наложением и после наложения швов на кожу операционное поле снова обрабатывают 1% раствором йодоната.
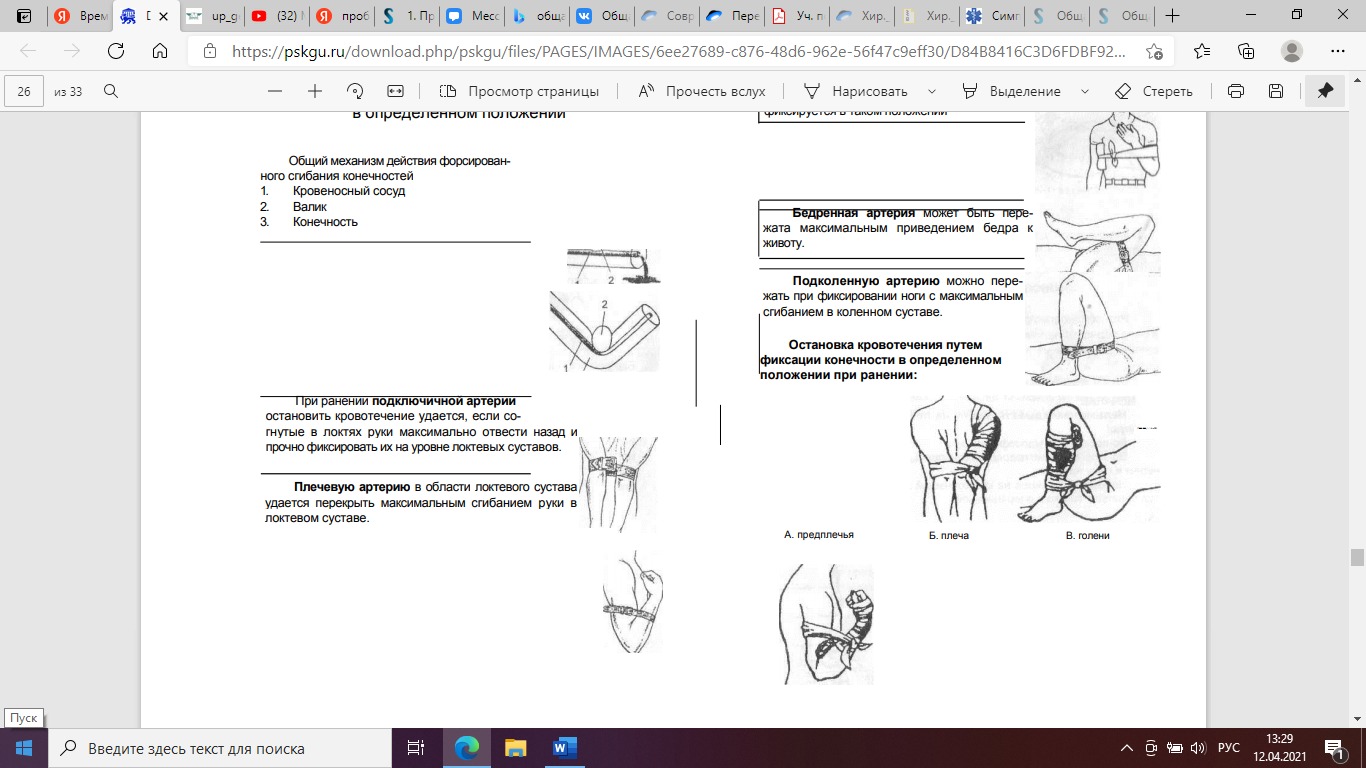
Вопрос 6. Временная остановка кровотечения на плече и предплечье
Алгоритм пальцевого прижатия плечевой артерии.
1. Усадить пациента лицом к себе.
2. Успокоить его.
3. При кровотечении из нижней и средней трети и предплечья плечевая артерия придавливается к плечевой кости у внутреннего края двуглавой мышцы.

Лучевую артерию прижимают в месте пульсации у ладони.
Так же используют метод максимального прижатия конечности к телу.
7. Временная остановка кровотечения на бедре.
Прижатие артерии на протяжении – кулаком, двумя большими пальцами чуть ниже паховой складки посередине осуществляется давление и прижатие артерии к лонной кости. Жгут. Тугое бинтование. Наложение зажима в ране.

Вопрос 8. Определение групп крови с помощью цоликлонов
Цоликлоны получают путем иммунизации мышей антигенами А и В и представляют собой разведенную асцитическую жидкость, содержащую иммуноглобулин М. Реагенты выпускают в ампулах или стандартных флаконах. Цоликлон анти-А окрашен в красный цвет, анти-В – в синий.
Преимущества моноклональных антител:
Высокая активность и авидность, полная их стандартность, более быстрая реакция агглютинации. Применение цоликлонов исключает передачу вируса гепатита и ВИЧ.
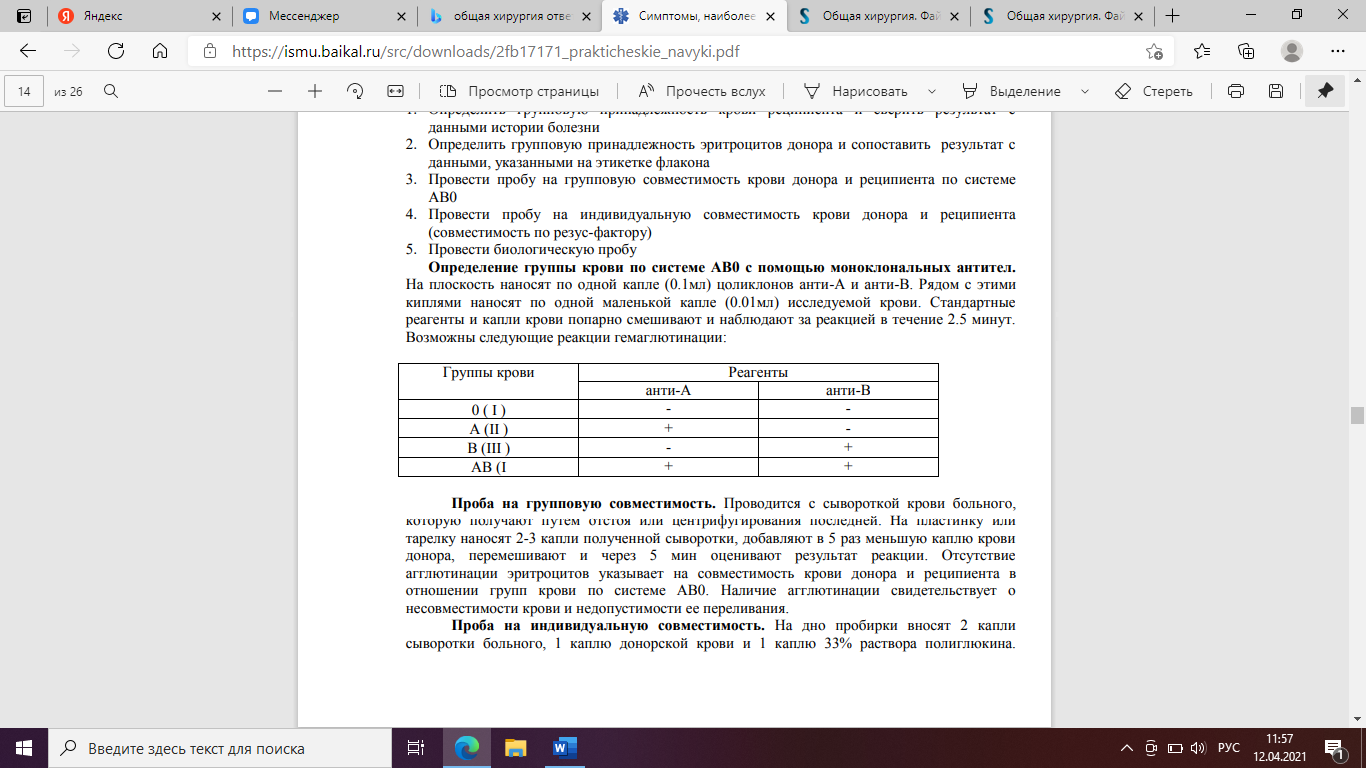
Для определения групп крови применяют одну серию моноклональных антител: Цоликлон анти-А и Цоликлон анти-В. На планшет или в лунки пластины наносят по одной большой капле (0,1мл) Цоликлон анти-А и Цоликлон анти-В. Затем добавляют по одной малой капле (0,01мл) исследуемой крови. Цоликлоны и кровь перемешивают. Оценку результатов проводят через 3 мин.
Интерпретация возможных результатов:
1 Агглютинация отсутствует как с Цоликлоном анти-А, так и с Цоликлоном анти-В – исследуемая кровь принадлежит к группе О(I).
2 Агглютинация наблюдается с Цоликлоном анти-А и отсутствует с Цоликлоном анти-В – кровь принадлежит к группе А(II).
3 Агглютинация отсутствует с Цоликлоном анти-А и наблюдается с Цоликлоном анти-В – кровь принадлежит к группе B(III).
4 Агглютинация наблюдается с Цоликлоном анти-А, и с Цоликлоном анти-В. При наличии гемагглютинации с цоликлонами анти-А, и анти-В, проводится
тестовый контроль с изотоническим раствором хлорида натрия (0,1 мл) для
исключения ложной агглютинации (холодовая). Реакция должна быть
отрицателльной.
Вопрос 9. Определение резус фактора с помощью цоликлонов
С этой целью применяют Цоликлон "Анти-D " – зеленый цвет. Oдну большую каплю (0,1мл) Цоликлона наносят на планшет. Затем добавляют малую каплю крови (0,01мл) и перемешивают. Результат оценивают через 3 минуты. Наличие агглютинации позволяет сделать заключение, что исследуемая кровь является резус-положительной.
При отсутствии агглютинации кровь квалифицируется как резус-отрицательная.
Цоликлон анти-D-супер представляет собой прозрачную жидкость бледно-желтого цвета в зеленом флаконе. Срок хранения при температуре 2С – 8С – 2 года. Вскрытую ампулу можно хранить в закрытом виде в течение месяца. Цоликлон содержит полные D-анти моноклональные антитела, принадлежащие к иммуноглобулинам класса М и не содержит антител иной специфичности. Поэтому реагент может быть использован для выявления D-антигена в эритроцитах любой группы крови.