Материал: Новые кандидаты в лекарства и новые терапевтические цели в лечении туберкулёза
Новые кандидаты в лекарства и новые терапевтические цели в лечении туберкулёза
МИНИСТЕРСТВО ОБРАЗОВАНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ
ХИМИЧЕСКИЙ ФАКУЛЬТЕТ
Кафедра радиационной химии и химико-фармацевтических технологий
КУРСОВАЯ РАБОТА
Новые кандидаты в лекарства и новые
терапевтические цели в лечении туберкулёза
Исполнитель: студент 3 курса 7 группы
Рылко Р.В.
Руководитель:
Сорокин В.Л.
Минск 2014
Оглавление
туберкулёз инфекция лечение терапевтический
Введение
Глава 1. Общие сведения о заболевании и о методах борьбы с ним
Глава 2. Новые терапевтические цели в лечении туберкулёза и новые кандидаты на роль противотуберкулёзных агентов
Заключение
Список
литературы
Введение
Туберкулёз - это широко распространённое в мире инфекционное заболевание. Возбудителем туберкулеза человека является представитель обширной группы микобактерий Mycobacterium tuberculosis (МТБ).
Достаточно, чтобы инфицированный закашлял, чихнул или просто заговорил - и возбудитель может передаться окружающим.
В статистике причин смерти туберкулез занимает первое место среди всех инфекционных заболеваний, причем лидирует с внушительным отрывом. Из года в год Всемирная организация здравоохранения регистрирует почти 10 миллионов новых случаев заболевания, ежегодно от этой болезни умирают 1,7 миллиона человек, большинство из которых можно было бы спасти. Проблема заключается в том, что многие больные не имеют доступа к медицинской помощи, а те кто лечится часто не выдерживают долговременного приёма лекарственных средств.
Туберкулез (ТБ) является второй по значимости причиной смерти от какого-либо одного инфекционного агента, уступая лишь ВИЧ/СПИДу. В 2013 году 9 миллионов человек заболели туберкулезом и 1,5 миллиона человек умерли от этой болезни. Более 95% случаев смерти от туберкулеза происходит в странах с низким и средним уровнем дохода, и эта болезнь является одной из трех основных причин смерти женщин в возрасте от 15 до 44 лет.
Кроме того, туберкулез эволюционирует быстрее, чем фармокология. В последние годы замечено увеличение числа случаев резистентности возбудителя к нескольким наиболее эффективным лекарственным средствам. Что еще более тревожно - появляются штаммы, невосприимчивые ни к каким известным антибиотикам.
Несмотря на такую мрачную картину, у нас есть основания надеяться на лучшее. Новейшие биомолекулярные технологии позволяют детально исследовать сложные взаимоотношения между возбудителями заболевания и организмом человека, чему способствуют успехи в изучении генетики бактерий, что в свою очередь является точкой опоры в разработке новых технологических тестов.
Всё более широкое распространение заболевания, появление штаммов,
резистентных к существующим противотуберкулёзным препаратам, - всё это
заставляет ученых использовать новейшие стратегии поиска более эффективных
лекарственных средств, а также вести разработку новых методов лечения и
диагностики.
Глава 1. Общие сведения о заболевании и о методах борьбы с ним
Туберкулёз - широко распространённое в мире инфекционное заболевание <https://ru.wikipedia.org/wiki/%D0%98%D0%BD%D1%84%D0%B5%D0%BA%D1%86%D0%B8%D0%BE%D0%BD%D0%BD%D1%8B%D0%B5_%D0%B7%D0%B0%D0%B1%D0%BE%D0%BB%D0%B5%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F> человека и животных, вызываемое различными видами микобактерий <https://ru.wikipedia.org/wiki/%D0%9C%D0%B8%D0%BA%D0%BE%D0%B1%D0%B0%D0%BA%D1%82%D0%B5%D1%80%D0%B8%D0%B8> из группы Mycobacterium tuberculosis complex <https://ru.wikipedia.org/wiki/Mycobacterium_tuberculosis> (M. tuberculosis и другими близкородственными видами). Туберкулёз обычно поражает лёгкие <https://ru.wikipedia.org/wiki/%D0%A2%D1%83%D0%B1%D0%B5%D1%80%D0%BA%D1%83%D0%BB%D1%91%D0%B7_%D0%BB%D1%91%D0%B3%D0%BA%D0%B8%D1%85>, реже затрагивая другие органы и системы. Mycobacterium tuberculosis <https://ru.wikipedia.org/wiki/Mycobacterium_tuberculosis> передаётся воздушно-капельным путём при разговоре, кашле и чихании больного. Чаще всего после инфицирования микобактериями заболевание протекает в бессимптомной, скрытой форме (тубинфицированность), но примерно один из десяти случаев скрытой инфекции в конце концов переходит в активную форму.
Классические симптомы туберкулёза лёгких - длительный кашель <https://ru.wikipedia.org/wiki/%D0%9A%D0%B0%D1%88%D0%B5%D0%BB%D1%8C> с мокротой <https://ru.wikipedia.org/wiki/%D0%9C%D0%BE%D0%BA%D1%80%D0%BE%D1%82%D0%B0>, иногда с кровохарканьем <https://ru.wikipedia.org/wiki/%D0%9A%D1%80%D0%BE%D0%B2%D0%BE%D1%85%D0%B0%D1%80%D0%BA%D0%B0%D0%BD%D1%8C%D0%B5>, появляющимся на более поздних стадиях, лихорадка <https://ru.wikipedia.org/wiki/%D0%9B%D0%B8%D1%85%D0%BE%D1%80%D0%B0%D0%B4%D0%BA%D0%B0>, слабость, ночная потливость и значительное похудение.
Различают открытую и закрытую формы туберкулёза. При открытой форме в мокроте или в других естественных выделениях больного - моче, свищевом отделяемом, кале (как правило при туберкулёзе пищеварительного тракта, редко при туберкулёзе лёгочной ткани) обнаруживаются микобактерии туберкулёза. Открытой формой считаются также те виды туберкулеза органов дыхания, при которых, даже в отсутствие бактериовыделения, имеются явные признаки сообщения очага поражения с внешней средой: каверна (распад) в лёгком, туберкулёз бронха (особенно язвенная форма), бронхиальный или торакальный свищ <https://ru.wikipedia.org/wiki/%D0%A1%D0%B2%D0%B8%D1%89>, туберкулёз верхних дыхательных путей. Если больной не соблюдает гигиенических мер предосторожности, он может стать заразным для окружающих. При «закрытой» форме туберкулёза микобактерии в мокроте доступными методами не обнаруживаются, больные такой формой эпидемиологически не опасны или малоопасны для окружающих.
Бактерии обычно скапливаются в альвеолах легких, поскольку предпочитают
богатую кислородом среду. В большинстве случаев иммунная система держит
размножение попавших в организм бактерий под контролем, направляя к месту их
расположения защитные клетки - макрофаги. Последние заключают туберкулезные
палочки в оболочку и тем самым обезвреживают их. Но у 10% инфицированных
бактерии прорывают оболочку, выходят наружу и начинают размножаться.
Неподконтрольные иммунной системе, частицы бактерии разрушают ткань легких, что
способствует появлению таких симптомов как неудержимый кашель, боль в груди,
кровохарканье. Некоторые из них попадают в кровоток и поражают другие части
тела - головной мозг, почки, кости скелета. Так же инфекция может
распространяться и на другие органы. У детей возбудитель часто проникает в позвоночник,
вызывая при этом лихорадку и кому - состояние, известное как туберкулезный
менингит. При отсутствии лечения больные погибают, в основном вследствие
разрушения легочной ткани.
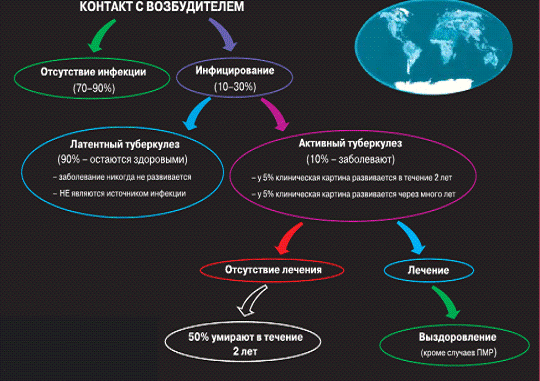
Рис.1. Варианты течения туберкулёзной инфекции
Около века назад эффективных средств борьбы не существовало. Больных изолировали - помещали в специальные медицинские учреждения, для того чтобы предотвратить распространение заболевания.
Первые попытки в борьбе с туберкулезом были осуществлены в 1919-1921 г., когда французские иммунологи Альбкрт Кальмет и Камиль Герен создали противотуберкулезную вакцину на основе ослабленной культуры микобактерии бычьего типа (БЦЖ). Введение вакцины новорожденным с последующей ревакцинацией позволило резко снизить заболеваемость туберкулезом, прежде всего у детей.
Спустя 22 года группа американских микробиологов под руководством Селмана Ваксмана открыла стрептомицин, который стал первым эффективным противотуберкулезным препаратом, хотя и обладал спектром побочных действий. В 1950-х гг., были синтезированы сразу несколько антибиотиков, лишенных недостатков свойственных стрептомицину.
Эти достижения положили конец тактике изоляции больных туберкулезом и существенно снизили заболеваемость в странах, обладающих достаточными финансовыми ресурсами и инфраструктурой, необходимой для лечения больных. К началу 1970-х гг. у многих экспертов сложилось мнение, что туберкулез в этих странах побежден. Но все оказалось не так просто. Процессы глобализации, возможность путешествовать по всему миру способствовали распространению инфекции из эндемичных регионов, и сейчас мы стоим на пороге новой пандемии. Хуже всего приходится жителям беднейших стран, которые первыми столкнулись с другим смертельно опасным заболеванием - СПИДом.
Со второй половины 80-х годов прошлого века туберкулёз стал существенной проблемой в ряде регионов мира. В частности, заболевание, образно говоря, вернулось в США и страны Европы, где считалось эрадицированным, однако наиболее неблагоприятная картина сложилась в Азии и экваториальной Африке, где и сейчас проживает свыше 80% всех зарегистрированных больных. В 1993 году Всемирная организация здравоохранения признала туберкулёз глобальной медицинской проблемой, после чего началась реализация программы ранней диагностики туберкулёз и обеспечения реальной доступности. С тех пор эпидемиологическая ситуация стабилизировалась или же наметились тенденции ее улучшения, за исключением стран Африки южнее пустыни Сахара, а также - Соединенного Королевства и ряда государств Восточной Европы. Так, по сведениям UK Health Protection Agency press statement (2006), только за период с 2004 по 2005 год число случаев туберкулёз в Англии, Уэльсе и Северной Ирландии возросло на 10,8%. При этом, если в указанных трех странах новых пациентов типично выявляли и выявляют среди обитателей трущобных районов крупных городов, то в Восточной Европе наблюдаемая картина отражает национальную проблему, что связывают с низким государственным финансированием противотуберкулезных программ здравоохранения.
В регионах мира с высокой распространенностью ВИЧ, одновременное с последним инфицирование туберкулёз стало критически угрожающим явлением, усугубляющим появление новых случаев фтизиатрической патологии. При этом соинфекция ВИЧ не только вызывает увеличение числа случаев активных форм ТБ, но и обусловливает труднопреодолимые проблемы в терапии ввиду лекарственных взаимодействий противотуберкулезных средств и агентов терапии ВИЧ инфекции.
Терапию ТБ проводят средствами первой и второй линии. Препараты агентов
первой линии обеспечивают (при адекватном согласии пациента) успех лечения в
~95% случаев и представлены рифампицином, изониазидом, пиразинамидом,
этамбутолом (и их комбинированными лекарственными формами), а также -
стрептомицином, хотя последний применяют ограниченно ввиду развития
резистентности и необходимости внутримышечного введения. Ко второй линии
противотуберкулезных средств относят антибиотики канамицин, капреомицин и
циклосерин, причем в некоторых клинических руководствах их упоминают как
средства группы резерва. Последнее обусловлено тем, что указанные агенты не
разрабатывались целенаправленно в качестве противотуберкулезных, чаще вызывают
побочные эффекты и, в целом, менее эффективны.
Таблица 1. Характеристика основных современных средств терапии туберкулёза
|
Агент |
Свойства |
Начало производства |
Производитель |
Механизм антибактериальной активности |
|
Рифампицин (рифампин) |
Антибиотик широкого спектра |
1963 |
CIBA Ltd (в настоящее время - Novartis) |
Ингибитор синтеза нуклеиновых кислот |
|
Изониазид |
Гидразид изоникотиновой кислоты, эффективен исключительно против микобактерий |
1952 |
Roche |
Ингибитор синтеза клеточной стенки |
|
Пиразинамид |
Бактериостатическое и бактерицидное действие |
1954 |
Lederle (в настоящее время - Wyeth_Pfizer) |
Ингибитор энергетического обмена |
|
Этамбутол |
Противомикобактериальный агент бактериостатического действия |
1962 |
Lederle (в настоящее время - Wyeth_Pfizer) |
Ингибитор синтеза клеточной стенки |
|
Стрептомицин |
Антибиотик группы аминогликозидов |
1948 |
Merck |
Ингибитор синтеза белка на уровне субъединиц 30S рибосом |
Пожалуй, наибольшие опасения вызывает рост числа штаммов, устойчивых к антибиотикам. Для того чтобы проиллюстрировать, как может возникнуть подобная резистентность, рассмотрим обычную практику борьбы с туберкулезом. Схема, разработанная еще в 1960-е гг., предусматривает прием четырех препаратов первого ряда, созданных в 1950-х и 1960-х гг.: изониазида. этамбутола. пиразинамида и рифампина. За весь курс пациент должен принять 130 доз препаратов, лучше всего - под наблюдением врача.
Такая комбинация крайне эффективна против туберкулеза в активной форме, но только если весь курс длительностью до девяти месяцев не прерывается.
По оценкам ВОЗ. примерно 5% из 9 млн ежегодно инфицируемых несут штаммы, устойчивые к двум чаще всего применяемым препаратам первого ряда: изониазиду и рифампииу. В большинстве случаев эти так называемые мультирезистентные штаммы все-таки отступают под натиском химиотерапии, но тогда необходимо в течение двух лет принимать препараты второго ряда, дающие серьезные побочные эффекты. Если учитывать, что резистентность встречается чаще всего в странах третьего мира, то приходится признать, что лечение обычно неосуществимо. Несвоевременная диагностика, мультирезистентность и высокая стоимость лечения приводят к тому, что лишь 2% нуждающихся в помощи больных получают ее в полной мере.
Но еще хуже то, что недавно появился штамм, невосприимчивый почти ко всем
высокоэффективным препаратам второго ряда [XDR. extensively drug-resistant]. Он был основным виновником вспышки
туберкулеза в 2006 г в провинции Квазулу-Наталь. ЮАР. XDR-штамм гораздо менее распространен, чем MDR. но опасен тем, что может
видоизменяться и стать устойчивым абсолютно ко веем известным
противотуберкулезным препаратам. По данным ВОЗ, этот штамм зарегистрирован уже
в 49 странах. Это минимальная оценка, поскольку далеко не везде есть
лаборатории, достаточно хорошо оснащенные для выявления XDR-штамма.
Глава 2. Новые терапевтические цели в лечении туберкулёза и новые кандидаты на роль противотуберкулёзных агентов
Противотуберкулезные препараты первого ряда, применяемые сейчас, были созданы в 1950-1960-х гг. Лечение занимает от шести до девяти месяцев. Преждевременное его прекращение приводит к появлению резистентных форм МТБ. Сейчас, как никогда ранее, важно найти новые лекарственные средства - недорогие, не требующие столь долговременного приема и направленные на другие уязвимые места МТБ.
Глубоко ошибочным было бы считать, что ученые полагали, будто препараты первого ряда, созданные в 1950-х гг. - это защита от туберкулеза на все времена. Но поскольку подавляющее большинство больных проживали в беднейших странах, у крупных фармацевтических компаний не было никаких финансовых стимулов к разработке новых препаратов. До сих пор считается, что стоимость изысканий (от $115 млн до $240 млн на одно средство) и потраченное время (до десяти лет) несопоставимы с потребностями в таких продуктах.
И все же в этом направлении кое-что делается. Правительственные программы и частные пожертвования, например от фонда Билла и Мелинды Гейтс, позволили начать поиски противотуберкулезных антибиотиков, эффективных в отношении резистентных штаммов, и сократить время лечения больных, инфицированных обычными штаммами.
В настоящее время в разных стадиях разработки пребывают несколько
потенциальных фармакотерапевтических агентов.
Таблица 2.Перспективные препараты
|
Препарат |
Механизм действия |
Фаза клинических испытаний |
Преимущества |
|
Класс фторхинолоны 1.Гатифлоксацин |
Подавляют репликацию и транскрипцию ДНК |
Фаза III (масштабные испытания на эффективность) |
Сокращение периода терапии до 4-х месяцев |
|
Класс Нитроимидазолы 1.РА-824 |
Подавляет синтез клеточной стенки и клеточное дыхание |
Фаза II (на эффективность) |
Эффективность при полимедикаментозной резистентности, замена двум современным агентам |
|
Класс Диарилхинолоны 1.ТМС-207 |
Подавляет синтез АТФ |
Фаза II |
Прием 1 раз в неделю, эффективность при ПМР, низкий потенциал медикаментозных взаимодействий |
|
Класс Диамины 1. SQ-109 |
Подавляет синтез клеточной стенки |
Фаза I (на безопасность) |
Сокращение длительности терапии на 25% |
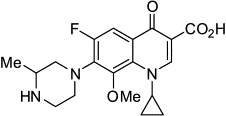 2.Моксифлоксацин
2.Моксифлоксацин