Материал: Инфильтративный туберкулез легких. Особенности клиники и диагностики на современном этапе
Рентгенологическая картина лобарного инфильтрата (лобита) соответствует синдрому распространенного затемнения. Расположение и форма затемнения зависят от того, какая доля легкого поражена.. При поражении верхней доли затемнение локализуется в верхнем легочном поле (рис. 11.17). Границы лобита подчеркнуты уплотненными плевральными листками. В боковой проекции форма затемнения приближается к треугольной.
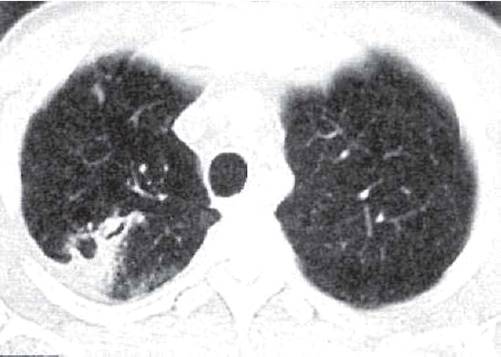
Рис. 11.9. Округлый инфильтрат в правом легком с
«дорожкой» к корню. КТ.
Затемнение при лобарном инфильтрате в средней
доле соответствует проекции этой доли. На снимке оно имеет форму треугольника с
широким основанием у средостения и вершиной кнаружи.
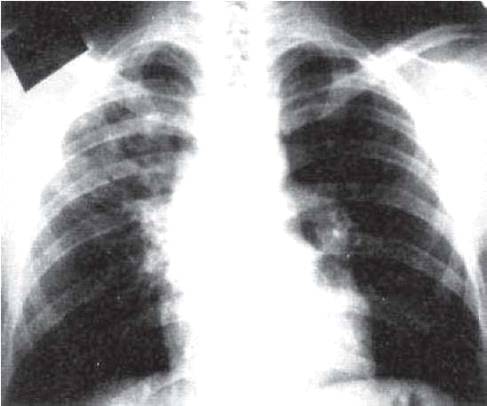
Рис. 11.11. Облаковидный инфильтрат в верхней
доле правого легкого. Рентгенограмма легких в прямой проекции.
На КТ лобит иногда визуализируется в виде сплошного, почти однородного уплотнения доли легкого. В пораженной доле обнаруживают деформированные и частично обтурированные казеозными массами бронхи, а также множественные полости распада малого и среднего диаметра. Такую пораженную долю легкого иногда сравнивают с пчелиными сотами или хлебным мякишем (рис. 11.18). При прогрессировании лобита часто выявляют очаговую диссеминацию в противоположном легком, главным образом в IV и V сегментах (рис. 11.19).
Анализ рентгенологической картины с большой долей вероятности позволяет подтвердить туберкулезное поражение, установить клинико-рентгенологический тип инфильтрата и фазу процесса. Могут быть обнаружены остаточные изменения после перенесенного ранее туберкулеза - возможные источники эндогенной туберкулезной инфекции. На рентгенограмме у больных инфильтративным туберкулезом легких нередко «много видно» несмотря на малую выраженность клинических и физикальных данных. Это наблюдение имеет диагностическую ценность.
Показания к бронхоскопии у больных инфильтративным туберкулезом легких возникают при формировании деструкции в легочной ткани. В этих случаях примерно у 5 % больных обнаруживают туберкулезное поражение дренирующего бронха. Нередко выявляют неспецифический дренажный эндобронхит.
Иногда показания к бронхоскопии обусловлены необходимостью получения диагностического материала для бактериологической или морфологической верификации диагноза.
Изменения показателей общего анализа крови
зависят от величины инфильтрата и характера воспалительной реакции. У больных с
выраженной экссудацией в легочной ткани количество лейкоцитов увеличивается до
15,0-25,0«109/л. Отмечают увеличение процентного содержания палочкоядерных
нейтрофилов, лимфопению, моноцитоз, повышение СОЭ до 20-40 мм/ч.
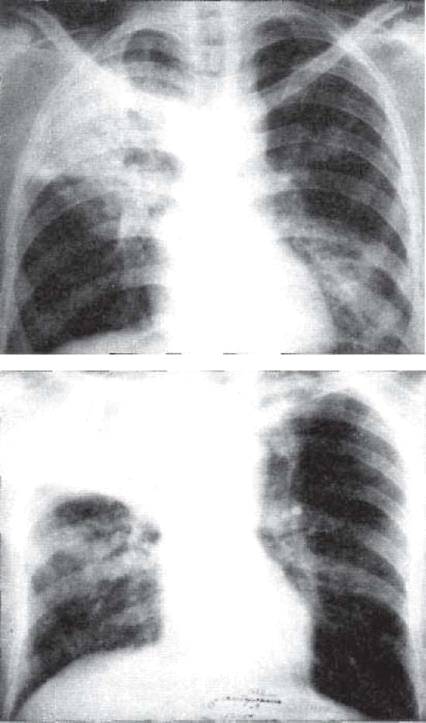
Рис. 11.17. Лобит с поражением верхней доли
правого легкого. Рентгенограммы легких в прямой проекции.
При относительно ограниченном поражении обнаруживают некоторое увеличение СОЭ и нормальные показатели гемограммы. Обращают внимание на сочетание невысокого лейкоцитоза с лимфопенией, сдвигом лейкоцитарной формулы влево и повышением СОЭ. Эти изменения нередко обнаруживают при активном туберкулезном воспалении.
Выраженность характерных биохимических сдвигов (гипо- альбуминемия, повышение содержания альфа-2- и гамма-глобулинов) соответствует выраженности туберкулезной интоксикации.
В общем анализе мочи при резко выраженной
интоксикации появляются белок, гиалиновые цилиндры.
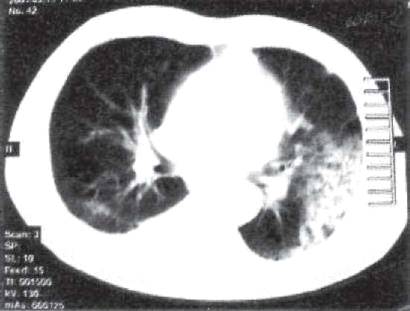
Рис. 11.18. Лобит с множественными полостями
распада в нижней доле левого легкого. КТ.
Формирование в легочной ткани инфильтратов ограниченной протяженности обычно не приводит к существенным изменениям показателей ФВД и кровообращения. При распространенных формах инфильтративного туберкулеза легких, а также при прогрессирующем течении заболевания и нарастании интоксикационного синдрома функции дыхания и кровообращения могут значительно ухудшаться. Ранние нарушения вентиляции в зоне поражения можно обнаружить посредством регионарной сцинтиграфии.
Верификация диагноза инфильтративного
туберкулеза не вызывает особых затруднений при наличии МБТ в мокроте. При
отсутствии бактериовыделения в диагностически сложных случаях прибегают к
молекулярно-биологическим методам исследования (ПЦР с праймером, специфичным
для туберкулезного возбудителя). Следует также учитывать безуспешность терапии
антибиотиками широкого спектра действия, которую нередко используют у многих
больных, ошибочно предполагая неспецифическую природу воспаления.
Дифференциальная диагностика
Инфильтративный туберкулез легких наиболее часто приходится дифференцировать с неспецифической пневмонией, периферическим раком легкого, эозинофильным инфильтратом, пневмомикозами, инфарктом или ателектазом легкого, осложненного пневмонией (табл. 11.1).
В процессе дифференциальной диагностики следует учитывать ряд общих признаков, свойственных инфильтративному туберкулезу легких. Он развивается у давно инфицированных МБТ лиц, нередко имеющих остаточные посттуберкулезные изменения в виде кальцинированных очагов, петрификатов, фиброзных изменений. Тень туберкулезного инфильтрата в рентгенологическом изображении неоднородная, в окружающей легочной ткани имеются очаги лимфогенного и бронхогенно го обсеменения, нередко определяется «дорожка» к корню легкого из-за периваскулярных и перибронхиальных воспалительных и фиброзных изменений. Развивается туберкулезный инфильтрат менее динамично, чем бактериальная или вирусная пневмония, но активнее опухолевых и микотических процессов. Большое значение в подтверждении диагноза инфильтративного туберкулеза принадлежит бактериологическому исследованию.
При неспецифической пневмонии начало заболевания, в отличие от инфильтративного туберкулеза, более острое, с быстрым повышением температуры тела до 39-40 °С, ознобом, головной болью, адинамией, болью в груди и суставах. Часто поражаются верхние дыхательные пути. Больные жалуются на кашель, сухой или с выделением слизистой мокроты. В легких можно выслушать сухие и влажные хрипы. Изменения гемограммы более выражены, чем при туберкулезе. При исследовании мокроты или бронхиального содержимого у больных с неспецифической пневмонией выявляется неспецифическая бактериальная микрофлора. При рентгенологическом исследовании, чаще в нижних долях легких, определяются участки более однородной, чем при туберкулезе, инфильтрации с нечеткими контурами. Легочный рисунок усилен и деформирован.
При лобарной пневмонии с интенсивным и относительно гомогенным затемнением доли легкого и выраженной реакцией плевры рентгенологическая картина может быть похожа на облаковидный или лобарный туберкулезный инфильтрат. В связи с этим дифференциальная диагностика инфильтративного туберкулеза и неспецифической пневмонии в начале заболевания основывается главным образом на данных анамнеза и клинической картине. Интерпретация рентгенологических данных часто бывает очень дискутабельной. Важно, что начало лечения больных с пневмонией антибиотиками широкого спектра действия, как правило, приводит к быстрому улучшению их состояния с параллельной положительной рентгенологической динамикой. В дальнейшем решающее диагностическое значение имеют два фактора. Первый из них - результат бактериологического исследования мокроты. Второй фактор - степень эффективности антибактериальной терапии препаратами широкого спектра действия и динамика всей клинико-рентгенологической картины.
При дифференциальной диагностике туберкулезного инфильтрата и периферического рака легкого обращают внимание на длительность курения, профессиональные вредности, рецидивирующие бронхиты и пневмонии, ранее перенесенный туберкулез легких с остаточными посттуберкулезными изменениями. Периферический рак легкого может длительно не давать клинических симптомов.
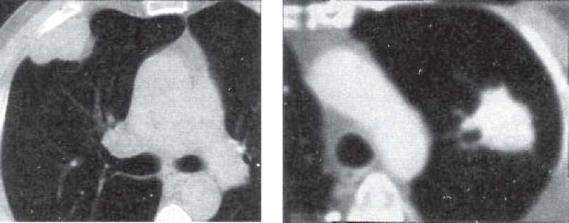
а б
Рис. 11.20. Периферический узловой рак легкого:
а - правого, б - левого. КТ.
Нередко даже большие округлые периферические опухоли диаметром 5-7 см и более обнаруживают внезапно при флюорографическом или другом рентгенологическом исследовании. В таких случаях важно выяснить, производили ли раньше рентгенологическое исследование легких и есть ли предыдущие снимки. Сравнение более старых и свежих рентгенограмм позволяет получить представление о темпах динамики процесса.
Из различных вариантов периферического рака легкого чаще встречается узловой рак. На рентгенограммах он характеризуется относительно равномерной тенью средней интенсивности с ровными или бугристыми контурами (рис. 11.20). От тени опухоли в сторону плевры и легочной ткани могут отходить тяжи, образующие «корону опухоли». Клинические симптомы периферического рака легкого появляются лишь после того, как опухоль начинает распадаться, сдавливать и прорастать крупные бронхи, грудную стенку или метастазировать. При этом рентгенологические проявления периферического рака приближаются к таковым при центральном раке. Появляются, в частности, признаки гиповентиляции - «симптом паруса» (рис. 11.21).
При распаде ракового узла образуется полость с толстыми стенками и неровной, бугристой внутренней поверхностью. Формируется полостная форма рака (рис. 11.22). Распадаться могут и маленькие, и очень крупные опухолевые узлы. Полость в опухоли может иметь различные размеры и форму. В одних случаях полость располагается эксцентрично и бывает небольшой, в других - имеет вид тонкостенной кисты.
При редко наблюдающемся пневмониеподобном раке рентгенологически выявляют не узел опухоли, а инфильтрат без четкой формы и границ. Такой инфильтрат, постепенно увеличиваясь, может захватить целую долю. При локализации в области верхушки легкого опухоль быстро прорастает купол плевры, задние отрезки ребер, позвонки, стволы плечевого нервного сплетения, симпатический ствол (рис. 11.23). Клинически при этом отмечается триада Пэнкоста: сильные боли в плече, атрофия мышц руки, синдром Горнера.
Весьма редко полостная форма рака легкого является результатом злокачественного роста в стенке уже существовавшей полости - кисты, абсцесса, туберкулезной каверны. На фоне противотуберкулезной терапии у больных инфильтративным туберкулезом отмечают положительную динамику, а при раке легкого изменения нарастают. Однако в случае осложнения рака неспецифической пневмонией антибактериальное лечение может привести к временному субъективному и объективному улучшению, что может быть поводом для ошибки в диагнозе.
Решающее значение в дифференциальной диагностике инфильтративного туберкулеза и периферического рака легкого нередко имеет бактериологическое и цитологическое исследование мокроты или бронхиального содержимого. У больного туберкулезом можно обнаружить МБТ, а у больного с полостной формой рака легкого - клетки злокачественной опухоли. При отсутствии мокроты или отрицательных результатах ее исследования производят трансбронхиальную или трансторакальную игловую биопсию с последующим морфологическим исследованием биоптата.
Эозинофильная пневмония возникает под влиянием различных аллергенов и протекает остро, под остро или без клинических проявлений со случайным выявлением при рентгенологическом исследовании. Заболевание нередко сопровождается кашлем - сухим или с выделением небольшого количества мокроты. Интоксикация выражена умеренно. При аускультации легких выслушиваются немногочисленные сухие или мелкие влажные хрипы. В гемограмме отмечают увеличение содержания эозинофилов до 30-90 %. На рентгенограммах эоинофильный инфильтрат может локализоваться в любом отделе легкого. Он имеет вид малоинтенсивной фокусной тени с нечеткими контурами, чаще неправильной формы. Окружающая инфильтрат легочная ткань не изменена. Иногда наблюдают расширение корней легких и небольшой плевральный выпот. Для эозинофильного инфильтрата характерны положительная кожная проба с соответствующим аллергеном и исчезновение клинико-рентгенологических признаков заболевания в течение нескольких дней даже без лечения.
Актиномикоз легкого (грудная или торакальная форма) тоже относится к заболеваниям, которые нужно дифференцировать с инфильтративным туберкулезом. Различают первичный и вторичный актиномикоз легкого. При первичном актиномикозе легких актиномицеты проникают в бронхи и легкие аэрогенным путем. Для вторичного актиномикоза характерно лимфогенное и гематогенное поражение легких с развитием хронического нагноительного процесса. Больных актиномикозом беспокоят упорные боли в груди. При рентгенологическом исследовании органов грудной клетки в легких обнаруживают фокусы с нечеткими контурами. В дальнейшем контуры фокусов становятся более четкими, вокруг них в легочной ткани нарастают фиброзные изменения, появляются кисты. При прогрессировании заболевания и нарастании инфильтративных изменений в легких появляются участки деструкции, развивается фибринозный или экссудативный плеврит. В случаях перехода процесса на грудную стенку в ней возникают плотные инфильтраты и множественные торакальные свищи с выделением гноя. Диагноз устанавливают при обнаружении друз актиномицетов в мокроте или в гное из образовавшегося свища. Основными отличиями актиномикоза от инфильтративного туберкулез, если не обнаружены друзы в мокроте или гное, являются отсутствие МБТ, очагов бронхогенного обсеменения и прогрессирующее течение заболевания, несмотря на проводимую противотуберкулезную терапию.
Ателектаз и инфаркт легкого, осложненные пневмонией, иногда приходится дифференцировать с инфильтративным туберкулезом. К ателектазу приводит нарушение бронхиальной проходимости, в результате которого вентилируемые определенным бронхом сегменты или доля легкого становятся безвоздушными и уменьшаются в объеме. Причиной ателектаза являются обтурация бронха или сдавление его извне. При туберкулезе нарушение вентиляции легкого и развитие ателектаза наиболее часто бывают в случаях осложненного течения бронхоаденита. Значительно реже ателектаз возникает при туберкулезе бронха или при посттуберкулезном рубцовом бронхостенозе. Сегментарный и субсегментарный ателектаз не вызывают нарушения дыхания. Ателектаз доли и особенно всего легкого сопровождается постепенно или внезапно возникающими одышкой, цианозом, нарушением сердечной деятельности. На рентгенограммах при ателектазе отмечают уменьшение в объеме соответствующей части легкого и ее интенсивное равномерное затемнение. Нормально вентилируемые отделы легкого, противоположное легкое и средостение могут быть смещены в сторону безвоздушной доли и всегда смещены в сторону ателектазированного легкого. На рентгенограммах тень зоны ателектаза гомогенная с четкими контурами, что отличает ее от неоднородной тени туберкулезного инфильтрата. Для окончательного диагноза ателектаза необходимо бронхоскопическое исследование, которое устанавливает причину обтурации бронха и позволяет провести лечебные мероприятия.
У больных с инфарктом легкого, осложненным
пневмонией, в анамнезе учитывают наличие флебита и тромбоза вен конечностей и
таза, инфаркта миокарда, сердечно-сосудистой недостаточности. Инфаркт может
локализоваться в любом отделе легких, но несколько чаще наблюдается в нижней
доле справа. Проявляется он остро, протекает с болью в груди, кашлем с
мокротой, одышкой, кровохарканьем, лихорадкой. На рентгенограммах в легком
определяется участок затемнения различных размеров округлой, треугольной или
вытянутой формы. В окружающей легочной ткани отсутствуют очаги бронхогенного
обсеменения, характерные для инфильтративного туберкулеза. В зоне поражения при
более детальном исследовании могут быть выявлены окклюзированная ветвь легочной
артерии, обеднение сосудистого рисунка. При осложненном течении инфарктной
пневмонии в пораженной части легкого может развиться нагноительный процесс.
Таблица 11.1. Дифференциальная диагностика инфильтративного туберкулеза, неспецифической пневмонии, центрального и периферического рака легкого
|
Признак |
Инфильтративный туберкулез |
Неспецифическая пневмония |
Центральный рак |
Периферический рак |
||||||||
|
Возраст, пол |
Взрослые, чаще мужчины |
Независимо от возраста и пола |
Чаще мужчины старше 40 лет - курильщики |
Чаще мужчины старше 40 лет - курильщики |
||||||||
|
Периферические лимфатические узлы |
Не увеличены |
Не изменены |
Увеличены при метастазировании |
Увеличены при метастазировании |
||||||||
|
Начало и течение заболевания |
Постепенное, прогрессирующее, часто с преобладанием интоксикационного синдрома |
Острое, реже постепенное, прогрессирующее с выраженными симптомами поражения легких и интоксикацией; нередко герпес губ и носа |
Постепенное, прогрессирующее с выраженными симптомами бронхита |
Скрытое или постепенное, прогрессирующее |
||||||||
|
Рентгено- логические признаки |
Преимущественно неоднородное ограниченное или распространенное затемнение, чаще в 1, II или VI сегментах; «дорожка» к корню легкого, бронхогенные очаги |
Относительно гомогенное ограниченное или распространенное затемнение чаще в VIII, IX и X сегментах; быстрое рассасывание на фоне адекватной терапии |
Ограниченное затемнение в корне и прикорневой зоне; локальное усиление и деформация легочного рисунка в прилежащей ткани; признаки нарушения бронхиальной проходимости; увеличение лимфатических узлов |
Ограниченное затемнение чаще в III, IV, V сегментах; возможно локальное усиление легочного рисунка; при метастазировании увеличение регионарных лимфатических узлов |
||||||||
|
Бронхоскопия |
Ограниченный катаральный эндобронхит, иногда руб- |
Диффузный эндобронхит, слизисто-гнойный секрет в про- |
Опухоль с эндоили перибронхиальным ростом; наруше- |
Норма |
свете бронхов |
ние подвижности бронха, сдавление бронха извне |
|
|||||
|
Бактериологическое исследование мокроты |
Часто МБТ+ |
Неспецифическая микрофлора, МБТ- |
Иногда неспецифическая микрофлора, МБТ- |
Иногда неспецифическая микрофлора, МБТ- |
||||||||
|
Чувствительность к туберкулину |
Гиперергическая или нормергическая |
Слабоположительная или отрицательная |
Слабоположительная или отрицательная |
Слабоположительная или отрицательная |
||||||||
|
Морфологическое исследование бронхиального содержимого |
Иногда эластические волокна; повышено содержание лимфоцитов |
Повышено содержание нейтрофилов, плазмоцитов, эозинофилов |
Часто опухолевые клетки |
Иногда опухолевые клетки |
||||||||