Материал: Основная характеристика хряща
Основная характеристика хряща:
1. Развивается из мезенхимы и состоит из клеток, волокон и аморфного вещества. 2. Не имеет сосудов, получает нутриенты путём диффузии веществ в аморфном компоненте, а также за счет надхрящницы 3. Структурно поддерживает мягкие ткани, формирует суставные поверхности, выполняют опорную функцию. 4. Клеточный состав представлен: хондробласты, хондроциты и хондрокласты. 5. Классификация хряща: гиалиновый, эластический, фиброзно-волокнистый.
Специальные свойства хряща:
1. Внеклеточный матрикс не минерализован и содержит фибриллярный белки (коллаген 2 типа), аморфный компонент (гликозамингликаны и гликопротеины, протеогликаны - аггрекан, который связывает большое количество воды). 2. Трофика и ближайшее кровоснабжение осуществляется за счет надхрящницы; 3. Витамины А, С, D необходимы для роста хряща и формирования матрикса. 4. Обладают низким уровнем метаболизма; 5. Способность к непрерывному росту; 6. Свойства - прочность и эластичность, способность к обратимой деформации (гибкости) (последнее характерно для эластического хряща).
Гиалиновый хрящ:
1. Наиболее распространен в организме и является скелетной моделью для костей в процессе непрямого остеогенеза 2. Замещается при энхондральной оссификации. 3. Межклеточный матрикс содержит коллаген 2 тип, сульфатированные гликозамингликаны, например, хондроитин сульфат, гликопротеины (хондронектин), протеогликаны, интерстициальную воду.
http://www.histologyguide.com/slideview/MH-136-trachea/05-slide-1.html?x=68936&y=7253&z=5.3&page=1
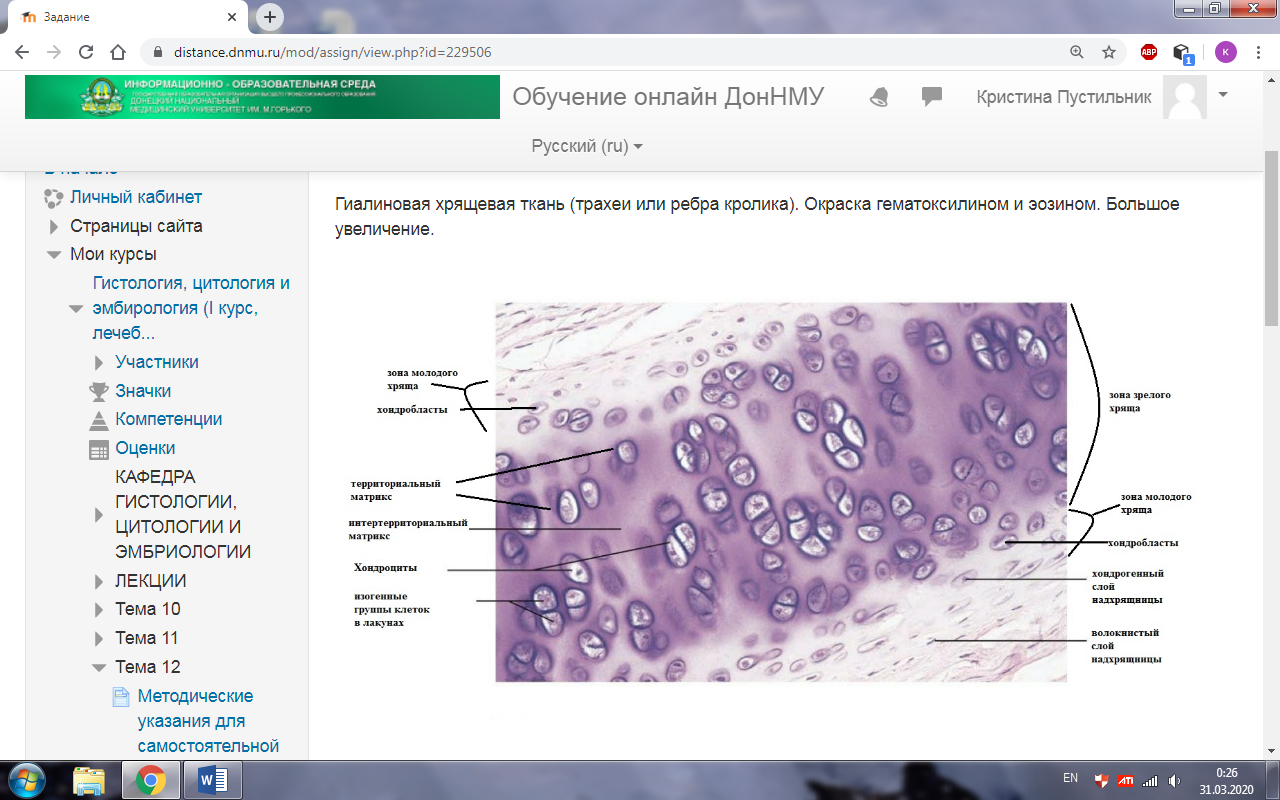
5. При микроскопии участки межклеточного вещества могут подразделяться на территориальный матрикс – базофильное облачко с нерезкими границами, вокруг групп клеток и интертерриториальный матрикс – более оксифильные или слабобазофильные участки более старого межклеточного вещества. Окраска данных областей зависит от биохимических свойств компонентов межклеточного вещества. 6. У взрослых локализован - на суставных поверхностях костей, рёбер, а также в составе хрящей верхних дыхательных путей. 7. Обеспечивает свободное движение и скольжение путём формирования гладких суставных поверхностей вместе с синовиальный жидкостью, каркас для верхних дыхательных путей.
хрящ в составе трахеи - http://www.histologyguide.com/slideview/MH-136-trachea/05-slide-1.html?x=63679&y=33830&z=19.4&page=1
суставной хрящ - http://www.histologyguide.com/slideview/MH-046-bone-development/05-slide-1.html?x=24263&y=15019&z=2.5&page=1
Эластический хрящ:
1. Содержит ветвящиеся эластические волокна матрикса и обладает высокой способностью гибкости, а также способен к обратимой деформации. 2. Локализован в наружном ухе, слуховой трубе, надгортаннике, гортани. 3. Выполняет каркасную и формообразующую функции.
http://www.histologyguide.com/slideview/VH-040-ear/05-slide-1.html?x=19814&y=6816&z=28.7&page=1
Фиброзноволокнистый хрящ:
1. Заполнен пучками коллагеновых волокон 1 типа, которые чередуются с хрящевым матриксом. 2. Обеспечивает упругость, противодействие компрессии, соединение симфиза. 3. Локализован в межпозвоночных дисках, лобковом симфизе.
http://www.histologyguide.com/slideview/MH-040-intervertebral-disk/05-slide-1.html?x=26090&y=21816&z=25.0&page=1
Надхрящница: 1. Выполняет трофическую, регенераторную, механическую и опорную функцию 2. Расположена на периферии гиалинового и эластического хрящей. 3. Периферический (волокнистый) слой заполнен ПВСТ н/о с коллагеновыми волокнами (коллаген 1 типа).
http://www.histologyguide.com/slideview/MH-136-trachea/05-slide-1.html?x=68224&y=5836&z=75.0&page=1
4. Внутренний слой (хондрогенный) – клетки начинают дифференцироваться в хондробласты, которые начинают секретировать межклеточный матрикс.
http://www.histologyguide.com/slideview/MH-136-trachea/05-slide-1.html?x=68224&y=6176&z=75.0&page=1
5. Суставные поверхности гиалинового хряща костей, а также эпифизы растущих костей и фиброзноволокнистый хрящ не имеет надхрящницы.
Хрящевой матрикс:
1. Продуцируется хондроцитами и хондробластами. 2. Содержит крупные комплексы протеогликанов, высоко гидратирован – за счет этого происходит диффузия питательных веществ в матриксе хряща. 3. Адгезивный гликопротеин хондронектин связывает клетки и волокна с аморфным матриксом.
Клетки хрящевой ткани: 1. Первичные мезенхимальные клетки дифференцируются и начинают продуцировать матрикс. 2. Зрелые клетки - хондроциты (со сниженной синтетической активностью) заключены в лакунах в виде изогенных групп клеток.
http://www.histologyguide.com/slideview/MH-136-trachea/05-slide-1.html?x=64488&y=33890&z=75.0&page=1
3. синтетически активные хондробласты синтезируют межклеточный матрикс и расширяют хрящ путём аппозиционного и интерстициального роста. 4. Хондрокласты в нормальной хрящевой ткани отсутствуют и появляются лишь при дегенеративных процессах и последующем разрушении. 5. Интерстициальный рост осуществляется путём митоза существующих хондробластов в лакунах. Аппозиционный рост за счет формирования новых хондробластов на периферии из предшественниц надхрящницы.
Зональность хряща: 1. При микроскопии на периферии гиалинового хряща мы наблюдаем надхрящницу; 2. Далее зона молодого хряща – состоит из уплощенных молодых хондробластов, лежащих поодиночке.
http://www.histologyguide.com/slideview/MH-136-trachea/05-slide-1.html?x=50588&y=25323&z=33.5&page=1
Зона зрелого хряща – представлена изогенными группами клеток и подразделением на территориальный и интертерриториальный матрикс.
http://www.histologyguide.com/slideview/MH-136-trachea/05-slide-1.html?x=51197&y=24216&z=33.5&page=1
Далее следует зона молодого хряща и опять надхрящница, что демонстрирует аппозиционный рост хрящевой ткани.
Клиническое значение. Дегенерация позвоночных дисков и грыжи.
1. Формирование грыж межпозвоночных дисков наиболее частая причина болей в спине и шее. 2. Дегенерация м/п дисков происходит по причине комбинации факторов, которые ведут к изменениям гидратации nucleus pulposus и в прочности коллагена, который составляет anulus fibrosis (фиброзноволокнистый хрящ). 3. При этом теряется способности противодействовать давлению между позвонками; 4. Выпирание nucleus pulposus через ослабленный anulus fibrosis называется грыжей. 5. Чаще всего это происходит в L4-L5 и L5-S1 сегментах, что ведёт к появлению болей из-за сдавленных спинномозговых нервов.
Клиническое значение: Остеоартрит:
1. Остеоартрит является хроническим состоянием с постепенной потерей гиалинового хряща на суставах.
2. Наиболее часто поражаются суставы, на которые приходится значительная весовая нагрузка.
3. Один из механизма остеоартрита - выделение белков, производимых моноцитами, что стимулирует хондроциты к пролиферации. Повышенное число хондроцитов выделяет ферменты деградации, которые вызывают неадекватный процесс регенерации и воспаление в хряще, кости и синовиальный полости.
4. При пункционном исследовании фрагменты хряща и растворимые протеогликаны, а также коллаген 2 типа могут быть найдены в синовиальный жидкости. · Многие генетические нарушения могут вызывать образование дефектного хряща, деформации формирования суставов, что является последствием рецессивной мутации генов коллагена 2 типа, белка аггрекана, сульфатного транспортера и других белков, которые необходимы для нормального функционирования хондроцитов. · Неспособность хряща быстро регенерировать или полностью восстанавливаться может быть отнесено к неподвижности хондроцитов, низкой метаболической активности и митотическим делениям, а также аваскулярности. Если в повреждение хряща вовлечена надхрящница, новые хондробласты и фибробласты могут быть мобилизованы и осуществить регенерацию. · Кальцификация гиалинового матрикса связана с дегенеративными изменениями хондроцитов и является возрастным процессом. Кроме того, этот процесс происходит при энхондральной оссификации при непрямом остеогенезе.
Характеристика костной ткани:
1. Состоит из клеток и межклеточного вещества (волокон и аморфного вещества). 2. Накопление минералов в костном веществе (матриксе - остеоиде) обеспечивает плотную структуру для защиты различных органов. 3. Является резервуаром для кальция и минералов.
Функции костей:
1. Обеспечивает защиту внутренних органов. 2. Обеспечивает опорный каркас тела. 3. Входит в состав локомоторного аппарата (аппарат движения), вместе с мышечной и нервной тканью. 4. Обеспечивает депо кальция и фосфора (минеральный обмен). 5. Обеспечивает детоксикации накопленных тяжёлых металлов в костной ткани. 6. Обеспечивает звуковую передачу в среднем ухе (слуховые косточки).
Клеточный состав:
1. Остеогенные клетки-прогениторы (предшественницы) локализованы в надкостнице, эндоосте, остеонах и гаверсовом канале. 2. Остеобласты синтезируют и минерализуют межклеточный матрикс. 3. Остеоцит является зрелыми остеобластами, имеют отростки, которые могут коммуницировать между собой, эти клетки локализованы в лакунах. Функция остеоцитов состоит в поддержании нормального состояния костного матрикса – они воспринимают механические напряжения, возникающие внутри костной ткани и очевидно чувствительны к электрическим потенциалами. Далее они запускают локальный процесс перестройки в костной ткани. http://www.histologyguide.com/EM-view/EM-218-osteocyte/05-photo-1.html?x=0&y=0&z=-1&page=1 4. Остеокласты (производные из СКК, образуются из моноцитов крови) участвуют в резорбции и ремоделировании костной ткани и поддерживают концентрации кальция и фосфора в крови, располагаются на поверхности костной ткани в резорбционных лакунах. Маркерными ферментами являются кислая фосфатаза, карбангидраза, рецепторы к кальцитонину.
Механизм резорбции костной ткани остеокластами:
= прикрепление ОКл к резорбционной поверхности = закисление содержимого лакун с помощью лизосомальных ферментов или изменения рН = резорбция минерального компонента матрикса = растворение органических компонентов = удаление разрушенных продуктов
Костный матрикс:
1. Органические компоненты кости выдерживают давление, в то время как неорганические компоненты выдерживают сжатие. 2. Главный компонент - коллагеновые волокна с коллагеном 1 типа. 3. Гликопротеины связывают кальциевые кристаллы при минерализации. 4. Наиболее важные компоненты остеоида - коллаген 1 типа, остенонектин, белок остеокальцин, который связывает кальций и матричные пузырьки с ферментами. 5. Минерализация органического матрикса происходит с помощью 1) отложения кристаллов гидроксиапатита из перенасыщенной межклеточной жидкости вдоль фибрилл коллагена, 2) а также посредством секреции матричных пузырьков.
Ключевым ферментом при двух механизмах является щелочная фосфатаза, которая отщепляет фосфат, связанный с органическими веществами и далее он участвует в кристаллизации гидроксиаппатита. 6. Кальций может замещаться другими элементами, стронцием, плутонием или другими продуктами расщепления урана. Эти элементы попадая в костную ткань повреждают прежде всего красный костный мозг.
Классификация костных тканей
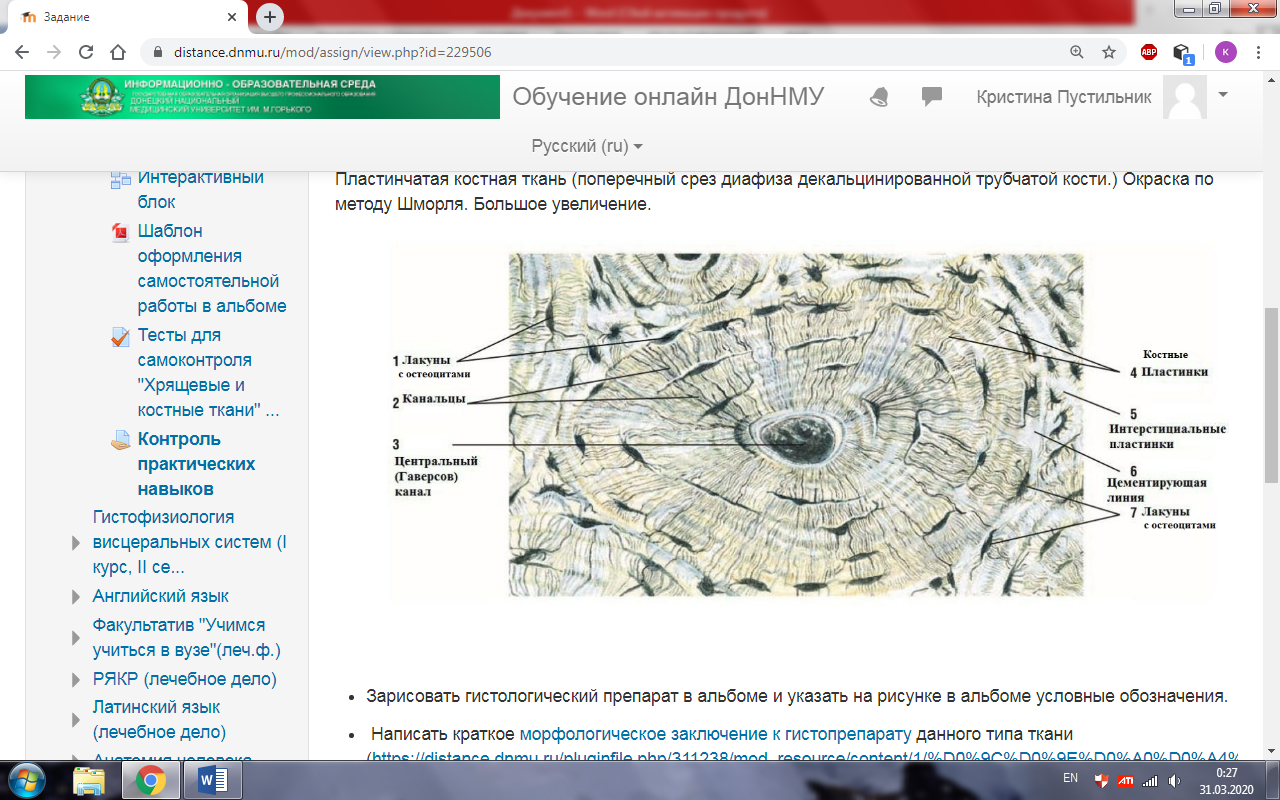
1. Ретикулофиброзная костная ткань характеризуется неупорядоченными коллагеновыми волокнами в матриксе – в норме наблюдается у плода, при патологии – при заживлении после перелома. 2. Пластинчатая костная ткань – образует практически весь скелет. Состоит из костных пластинок, в которых коллагеновые волокна расположены параллельно. http://www.histologyguide.com/slideview/MHS-202-ground-bone/05-slide-1.html?x=0&y=0&z=-1&page=1
Кость как орган
3. наружная часть представлены компактной костью (кортикальная кость), а внутренняя часть - губчатой костной тканью (трабекулярная кость). 4. В компактной кости коллагеновые волокна ориентированы в пластинки и представлены остеонами, вставочными пластинками, наружные и внутренние общие пластинки 5. Остеон является морфофункциональной единицей и имеет вид циллиндра. http://www.histologyguide.com/slideview/MHS-202-ground-bone/05-slide-1.html?x=3574&y=4067&z=50.0&page=1 6. Каждый остеон состоит из пластинок, концентрически вокруг гаверсова канала (в котором проходит РВСТ с сосудистым пучком), между пластинками залегают лакуны с остеоцитами, наружной границей остеона является цементирующая линия. http://www.histologyguide.com/EM-view/EM-217-osteon/05-photo-1.html?x=4679&y=4586&z=8.5&page=1 7. Губчатое вещество представлено трехмерной сетью трабекул в пространствах которых залегает костный мозг. http://www.histologyguide.com/slideview/MH-047-spinal-cord/05-slide-1.html?x=17268&y=12894&z=26.5&page=1 8. Надкостница содержит наружный слой из ПВСТ и внутренний слой с покоящимися остеобластами. Ее функция – трофическая, регенераторная, механическая, опорная. 9. Эндоост – тонкая выстилка со стороны костного мозга, содержит остеогенные клетки, остеокласты
Клиническое значение.
1. Ахондроплазия - аутосомально-доминантное нарушение, которое приводит к дварфизму. Поражён ген фактора роста фибробластов (FGFR3), что ведёт к аномалиям формирования хрящей и карликовости. 2. Остеопороз - заболевание, характеризующееся снижением минеральной плотности, истончения компактной кости и трабекул. Приводит к высокому риску переломов, особенно в период постменопаузы (остеобласты находятся под контролем эстрогенов). 3. Остеомаляция - состояние костей с несовершенной минерализацией. Дефицит витамина Д и недостаток тонов кальция - наиболее частые причины данного состояния.