Материал: Лекция 06 (Врожденные пороки сердца)
• при пальпации грудной клетки часто определяется систолическое дрожание в четвертом межреберье слева и в области мечевидного отростка,
• аускультативно определяется связанный с I тоном грубый систолический шум слева у грудины у места прикрепления III и IV ребра, шум проводится к верхушке сердца, в ряде случаев отчетливо выслушивается на спине в межлопаточном пространстве, не проводится на сонные артерии, характерна его равномерная интенсивность в течение всей систолы,
I тон усилен над верхушкой, II тон резко акцентирован и расщеплен над легочной артерией.
На ЭКГ выявляются признаки комбинированной гипертрофии обоих желудочков и предсердий, электрическая ось отклонена вправо.
На фонокардиограмме регистрируется высокочастотный систолический шум с максимальной интенсивностью у левого края грудины у III-IV ребра. Шум занимает всю систолу и имеет вид ленты. Амплитудные характеристики тонов и их соотношение сохраняются. При гипертензии в системе легочной артерии амплитуда колебаний II тона увеличена, определяется диастолический шум относительной недостаточности клапана легочной артерии.
На рентгенограмме усилен легочной рисунок за счет переполнения артериального русла. При выраженной легочной гипертензии усилены прикорневые зоны, а сосудистый рисунок периферических отделов легких выглядит «обедненным». Сердце значительно увеличено за счет обоих желудочков и предсердий. Дуга легочного ствола выбухает по левому контуру, при рентгеноскопии отмечается усиление ее пульсации.
Эхокардиографическое исследование позволяет верифицировать диагноз — прямо определить размеры и расположение дефекта, наличие и направление сброса крови. На эхокардиограмме можно выявить:
• увеличение размеров левого предсердия, левого желудочка,
• гиперкинез стенок левого желудочка,
• увеличение правого желудочка, правого предсердия,
• изменение движения створок клапана легочной артерии, что указывает на повышение давления в малом круге кровообращения,
• визуализируется дефект перегородки (более 10 мм)
• турбулентный поток через перегородку слева направо.
При катетеризации правых отделов сердца отмечается значительное повышение давления в правом желудочке и легочной артерии, а также повышение насыщения крови кислородом, начинающееся на уровне правого желудочка и увеличивающееся в легочном стволе.
Ангиокардиография позволяет судить о локализации дефекта, его размерах, а также исключить сопутствующую патологию.
Синдром Эйзенменгера возникает в связи с физиологическими последствиями длительно существующего шунтирования крови слева направо, которое приводит к перегрузке правых отделов сердца и значительному, необратимому повышению лёгочного сосудистого сопротивления (ЛСС) и высокой лёгочной гипертензии, приводящей к развитию выраженной гипертрофии миокарда правого желудочка и изменению сброса крова теперь уже справа налево с развитием цианоза, гипоксии, сердечной недостаточности и эритроцитоза.
Таким образом, для синдрома Эйзенменгера характерна следующая триада: большой дефект, тяжелая легочная гипертензия и длительный цианоз с последующим вовлечением нескольких органов.
Основные клинико-диагностические характеристики открытого артериального протока (оап) и коарктации аорты (КоА).
Открытый артериальный проток
Открытый артериальный проток (ductus arteriosus, боталлов проток), соединяющий аорту и легочную артерию, — необходимая анатомическая структура в системе кровообращения плода, обеспечивающая эмбриональный тип кровообращения, переводя кровь из правого желудочка и легочной артерии в аорту. После рождения, с появлением легочного дыхания, проток облитерируется и превращается в артериальную связку. В норме процесс анатомического закрытия протока продолжается не более 2- 8 нед. Незаращение протока приводит к аномалии кровообращения. Порок был известен еще Галену во II веке, но первое описание принадлежит G. Aranzio (1564). Название порок получил по имени итальянского врача L. Botallo, описавшего клинический диагноз открытого артериального протока в 1849 г. У женщин порок обнаруживается чаще, чем у мужчин (3:1).
Патологическая анатомия. Артериальный проток располагается в верхнем отделе переднего средостения, отходит от дуги аорты напротив левой подключичной артерии и идет в косом направлении кпереди и вниз, впадая в бифуркацию легочного ствола и частично в левую легочную артерию. Проток имеет форму цилиндра или усеченного конуса длиной 10- 25 мм и шириной до 20 мм, спереди покрыт листком париетальной плевры, у легочного конца— перикардом. Впереди протока проходят левый блуждающий и диафрагмальный нервы. В зависимости от формы протока существуют различные анатомические его типы: цилиндрический, воронкообразный, окончатый, аневризматический. При длительном существовании протока возникает его кальциноз, захватывающий и аорту. Ствол и ветви легочной артерии расширены. В мелких легочных артериях и артериолах по мере развития легочной гипертензии происходят характерные морфологические изменения — мышечно-фиброзное перерождение стенок и уменьшение их просвета.
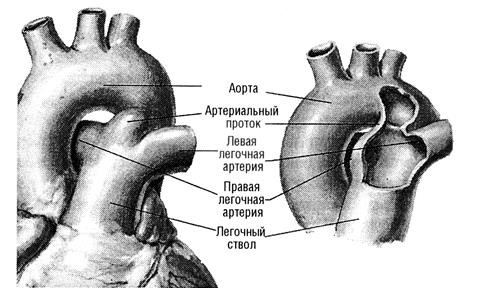
Гемодинамика. В период внутриутробного развития основное количество крови у плода из правого желудочка и легочного ствола поступает через артериальный проток в аорту. С первым вдохом легочное сопротивление снижается и поднимается давление в аорте, что способствует возникновению обратного сброса. При незаращении артериального протока вследствие разности давления между аортой и легочной артерией происходит сброс оксигенированной крови в легочную артерию и далее в легкие, затем через сосуды малого круга кровообращения она возвращается обратно в левую половину сердца и аорту, то есть увеличивается кровоток в малом круге кровообращения и гипертензия в системе легочной артерии. Кровенаполнение левого предсердия и левого желудочка увеличено. Величина артериовенозного сброса крови (клиническая тяжесть течения порока) зависит от диаметра протока, разницы показателей давления между аортой и легочной артерией и соотношения сосудистого сопротивления в малом и большом круге кровообращения.
При малых размерах протока объем шунта небольшой и давление в легочной артерии остается нормальным. При большом диаметре протока значительное количество крови поступает в легочную артерию, затем в левые отделы, вызывая их объемную перегрузку. Кроме того, давление в аорте передается непосредственно через проток в легочную артерию, что способствует раннему развитию легочной гипертензии, при этом степень последней может быть достаточно высокой.
Клиника и диагностика. Клиническая симптоматика и течение заболевания варьируют в зависимости от степени нарушения гемодинамики. При небольших и средних размерах протока течение порока длительно может быть бессимптомным, и порок обнаруживается случайно. В большинстве случаев в течение долгого времени больные не предъявляют жалоб; в фазе декомпенсации на первый план выступают одышка и сердцебиение. Обычно отмечается бледность кожных покровов. Появляющийся цианоз не является прямым следствием порока, а возникает только при значительном повышении давления в легочной артерии, обусловленном застоем в легких. Позднему цианозу, как правило, предшествует цианоз при нагрузке (увеличение потребления кислорода периферическими тканями). При большей выраженности шунтов у больных обнаруживаются следующие симптомы:
• снижение толерантности к физической нагрузке,
• быстрая утомляемость, одышка и сердцебиение при физической нагрузке,
• отставание в физическом развитии,
• при пальпации усиление верхушечного толчка,
• пульсация в эпигастральной области за счет правого желудочка,
• парастернальный сердечный горб,
• пульс быстрый, высокий,
• усиление II тона над легочной артерией,
• «пляска каротид» при большом диаметре артериального протока,
• сердечная недостаточность лево-правожелудочковая:
• стойкая тахикардия,
• тахипноэ,
• увеличение печени и селезенки.
Систолическое давление нормальное или слегка повышено, диастолическое — резко снижено, и при физической нагрузке может снижаться до нуля, что обусловливает типичное высокое пульсовое давление.
Важным диагностическим признаком является шум над легочной артерией — грубый протяжный систолодиастолический «машинный шум», «шум поезда в тоннеле». Шум сопровождается систолодиастолическим или систолическим дрожанием («кошачье мурлыканье») в проекции основания сердца. Иногда этот шум оказывается единственным признаком открытого артериального протока. Шум начинается непосредственно после I тона, по мере повышения давления в аорте громкость шума увеличивается и достигает максимальной интенсивности в конце систолы (совпадает со II тоном), когда градиент давления между аортой и легочной артерией достигает максимальной величины. С началом диастолы давление в аорте начинает снижаться, интенсивность шума уменьшается, шум оканчивается в середине или во второй половине диастолы. Систолический компонент шума всегда длительнее и громче диастолического, с развитием легочной гипертензии он становится короче и может исчезнуть полностью.
Следует помнить, что диастолический шум возникает, когда часть крови во время диастолы возвращается из легочной артерии через проток в аорту, с развитием легочной гипертензии диастолический компонент шума уменьшается, а затем вовсе исчезает. При выравнивании давления в большом и малом круге кровообращения, когда давление крови в легочной артерии становится выше, чем в аорте, направление кровотока через шунт изменяется, и порок становится практически «афоничным».
ЭКГ при незначительной выраженности порока может быть без патологии. Обнаруживаемые изменения отражают тип и величину перегрузки сердца в зависимости от стадии нарушения гемодинамики. При выраженном пороке выявляется отклонение электрической оси вправо (при выраженной легочной гипертензии) или влево, признаки гипертрофии обоих желудочков, у некоторых больных регистрируется неполная блокада левой ножки пучка Гиса.
На фонокардиограмме в типичных случаях над легочной артерией определяется ромбовидной формы систолодиастолический шум. На верхушке фиксируется систолический шум ромбовидной формы с пиком в середине систолы — шум относительной митральной недостаточности — и реже короткий мезодиастолический шум ромбовидной или веретенообразной формы, средней или малой амплитуды — шум относительного митрального стеноза. Во время вдоха систолический шум ослабевает или исчезает.
При рентгенологическом исследовании отмечается усиление сосудистого рисунка, соответствующее величине артериовенозного сброса крови, расширение или выбухание ствола легочной артерии с увеличением диаметра долевых и сегментарных сосудов легкого (кардиоторакальный индекс составляет 55- 60%) за счет вначале левого, а затем обоих желудочков и левого предсердия. С возрастом отмечается расширение восходящей части аорты. При отсутствии легочной гипертензии изменения на рентгенограмме могут отсутствовать.
На эхокардиограмме специфических признаков нет, однако характерно увеличение полости левого желудочка и изменение отношения размера левого предсердия к диаметру аорты (в норме размер левого предсердия равен диаметру аорты или несколько меньше его). При незаращении артериального протока отношение этих параметров может составить 1:2 и более. Как проявление объемной перегрузки левого желудочка отмечено увеличение скорости движения передней створки митрального клапана в период диастолы. Довольно часто удается визуализировать проток и определить ток крови через него при проведении допплеровского исследования. При контрастной эхокардиографии определяется заброс контрастного вещества из легочной артерии в аорту
При катетеризации правых отделов сердца выявляется повышение давления в правом желудочке (около 45 мм рт. ст.) и в легочной артерии (до 100 мм рт. ст). При введении контрастного вещества в полость желудочка определяют его дальнейшее поступление не только в аорту, но и в систему легочной артерии. Наиболее достоверным признаком является проведение катетера из легочной артерии в аорту, когда он описывает своеобразную характерную кривую. Во время удаления катетера регистрируется кривая аортального, затем легочного давления.
Открытый артериальный проток даже небольших размеров ведет к преждевременной смерти, что обусловлено снижением компенсаторных возможностей миокарда и сосудов малого круга кровообращения, присоединением различных осложнений (пневмония, легочная гипертензия, бактериальный эндартериит, сердечная недостаточность, разрыв аневризмы и др.) чаще в возрасте после 40 лет. При большом диаметре протока развивается типичная картина с цианозом и одышкой. При неосложненном течении средняя продолжительность жизни — 50-60 лет, хотя описаны единичные случаи, когда больные доживали до 70- 79 лет (диаметр протока у них не превышал 3 мм).
Коарктация аорты
Порок представляет собой врожденное сегментарное сужение аорты, располагающееся в области ее перешейка, и является одним из самых частых — до 15% всех врожденных пороков сердца, у мужчин встречается в 2- 2,5 раза чаще, чем у женщин. Первое описание порока принадлежит J. Meckel (1750), термин предложен Mercier (1838).
Патологическая анатомия. Коарктация чаще локализуется в области дуги аорты дистальнее места отхождения левой подключичной артерии вблизи от артериального протока или соответствующей ему связки.
По анатомическим особенностям выделяются три варианта порока:
1) изолированная коарктация аорты;
2) коарктация в сочетании с открытым артериальным протоком:
• постдуктальная (расположенная ниже отхождения открытого артериального протока),
•юкстадуктальная (проток открывается на уровне сужения),
•предуктальная (артериальный проток отходит ниже уровня коарктации);
3) коарктация аорты в сочетании с другими врожденными пороками сердца (дефектом межжелудочковой, межпредсердной перегородки стенозом аорты, аневризмой синуса Вальсальвы, транспозицией магистральных сосудов).
В стенке аорты в области коарктации нарастает склеротический процесс, приводящий к утолщению интимы, ее значительным изменениям. Дистально от коарктации стенка истончается, просвет аорты расширяется, иногда аневризматически (вследствие воздействия турбулентного потока крови после прохода места сужения). Характерны склеротические изменения в сосудах верхней половины тела, усиленное развитие коллатералей, по которым кровь переходит из верхней части аорты в постстенотический ее участок, дистрофические изменения миокарда. Особенно значительно расширены подключичные артерии, ветви подмышечной артерии. Левый желудочек сердца значительно гипертрофирован, в том числе его мышечный и трабекулярный аппарат, что может вызвать сужение пути оттока.
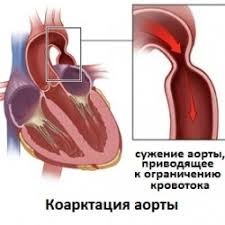
Гемодинамика. Механическое препятствие на пути кровотока в аорте вызывает перегрузку левого желудочка и ведет к развитию двух режимов кровообращения: гипертонического (верхняя половина туловища) и гипотонического (брюшная полость, нижние конечности). Проксимальнее места сужения артериальное давление повышено, что сопровождается увеличением минутного объема крови и работы левого желудочка. Дистальнее препятствия артериальное давление (особенно пульсовое) снижено, кровоснабжение частично, а иногда и полностью осуществляется за счет коллатералей.
При постдуктальной коарктации кровь из аорты под высоким давлением сбрасывается через открытый артериальный проток в легочную артерию, при этом может рано развиться легочная гипертензия. При предуктальном варианте направление сброса через артериальный проток будет определяться разницей давлений между легочной артерией и нисходящей аортой ниже места коарктации, сброс может быть артерио-венозным и веноартериальным. Последний объясняет дифференцированный цианоз (есть на ногах и нет на руках) как клинический признак предуктальной коарктации.
Патогенез артериальной гипертензии при коарктации аорты сложен и до конца не ясен. Предполагается, что механическая обструкция, активация ренин-ангиотензиновой системы на фоне недостаточной перфузии почек и органические изменения в сосудистой стенке приводят к увеличению общего периферического сопротивления сосудов.
Клиника и диагностика. Клиническая картина порока определяется возрастом, анатомическими изменениями, уровнем артериального давления. У детей старшего возраста и взрослых при отсутствии жалоб повышенное артериальное давление обнаруживают случайно.
Отмечаются разнообразные жалобы:
•головная боль,
•головокружение,
•носовые кровотечения,
•повышенная утомляемость,
•слабость и боль в ногах,
•судороги мышц ног,
•зябкость стоп.
При осмотре обращает на себя внимание:
•диспропорциональное развитие скелетных мышц: мышцы верхней половины гипертрофированы при относительной гипотрофии мышц таза и нижних конечностей,