Реферат: Кератоконус - дегенеративное невоспалительное заболевание глаза

Традиционно <https://ru.wikipedia.org/wiki/%D0%A2%D1%80%D0%B0%D0%B4%D0%B8%D1%86%D0%B8%D1%8F>, при кератоконусе использовали так называемые «твёрдые», или жёсткие газопроницаемые контактные линзы, хотя производители создавали и специальные, «мягкие», гидрофильные <https://ru.wikipedia.org/wiki/%D0%93%D0%B8%D0%B4%D1%80%D0%BE%D1%84%D0%B8%D0%BB%D1%8C%D0%BD%D0%BE%D1%81%D1%82%D1%8C> линзы большой толщины. Однако, мягкие линзы, отчасти повторяя форму роговицы, сводят на нет их коррекционный эффект. В качестве решения этой проблемы, были разработаны гибридные линзы с твёрдым центром и мягкой каймой. Однако такие линзы, как и мягкие, подходят не всем пациентам.
Для некоторых пациентов, приемлемым решением является «двухслойная» комбинация из мягкой и жёсткой линз. Существуют специальные наборы, в которых у мягкой линзы на внешней стороне имеется выемка по форме твёрдой линзы. Подбор двухслойной комбинации требует особого опыта со стороны врача и переносимости со стороны пациента.
Склеральные
линзы
<https://ru.wikipedia.org/w/index.php?title=%D0%A1%D0%BA%D0%BB%D0%B5%D1%80%D0%B0%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F_%D0%BB%D0%B8%D0%BD%D0%B7%D0%B0&action=edit&redlink=1>
применяют иногда на поздних стадиях кератоконуса либо при сильной
нерегулярности роговицы. Такие линзы покрывают бо́льшую часть её поверхности по сравнению с обычными
линзами, что делает их стабильнее. Из-за своего размера некоторым эти линзы не
нравятся, они также могут доставлять больший дискомфорт при ношении, надевании
и снимании, но их устойчивость и размер делает их более удобными для
примененияпожилыми
<https://ru.wikipedia.org/wiki/%D0%A1%D1%82%D0%B0%D1%80%D0%B5%D0%BD%D0%B8%D0%B5_%D1%87%D0%B5%D0%BB%D0%BE%D0%B2%D0%B5%D0%BA%D0%B0>
людьми.
.2
Рибофламин с ультрафиолетовым облучением
Новый
и пока малораспространенный метод терапии Corneal Collagen Crosslinking c
рибофлавином
<https://ru.wikipedia.org/wiki/%D0%A0%D0%B8%D0%B1%D0%BE%D1%84%D0%BB%D0%B0%D0%B2%D0%B8%D0%BD>
(сокращённо CCL, или CXL - в Европе), сочетающий закапывание рибофлавина с
последующим 30-минутным облучением глаза ультрафиолетом, показывает хорошие
результаты. Облучение UV-A приводит к укреплению коллагеновых связей в строме
роговицы. Процедура разработана Дрезденским Техническим Университетом <https://ru.wikipedia.org/w/index.php?title=%D0%94%D1%80%D0%B5%D0%B7%D0%B4%D0%B5%D0%BD%D1%81%D0%BA%D0%B8%D0%B9_%D0%A2%D0%B5%D1%85%D0%BD%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B9_%D0%98%D0%BD%D1%81%D1%82%D0%B8%D1%82%D1%83%D1%82&action=edit&redlink=1>
(Technische Universität Dresden) и способна замедлить или остановить течение
кератоконуса, а в некоторых случаях, особенно при использовании
внутристромальных колец - даже повернуть вспять процесс разрушения роговицы.
Клинические испытания процедуры продолжаются, количество прошедших её пациентов
относительно невелико, но предварительные результаты лечения на ранних стадиях
кератоконуса обнадеживают. Не избавляя от необходимости контактной коррекции,
эта процедура, как надеются её создатели, позволит останавливать падение зрения
и снизит количество пересадок роговицы при кератоконусе.
Рисунок 2
Существует продвинутая модификация данной технологии - «Локальный
кросслинкинг», который позволяет индивидуализировать алгоритм лечения
кератоконуса в зависимости от параметров роговой оболочки пациента.
.3 Хирургическое лечение
) Пересадка роговицы.
У
10 %-25 % пациентов кератоконус достигают той стадии, когда коррекция зрения
невозможна по причине истончения либо рубцевания роговицы, отчасти вызванного
линзами. В таком случае, показана сквозная кератопластика
<https://ru.wikipedia.org/wiki/%D0%A1%D0%BA%D0%B2%D0%BE%D0%B7%D0%BD%D0%B0%D1%8F_%D0%BA%D0%B5%D1%80%D0%B0%D1%82%D0%BE%D0%BF%D0%BB%D0%B0%D1%81%D1%82%D0%B8%D0%BA%D0%B0>,
или пересадка роговицы. Около четверти всех пересадок роговицы проводятся для
исправления кератоконуса. С помощью инструмента под названием «трепан» хирург
удаляет линзовидный пласт роговицы пациента, заменяя его на донорскую
<https://ru.wikipedia.org/wiki/%D0%94%D0%BE%D0%BD%D0%BE%D1%80> роговицу,
и закрепляет донорский участок комбинацией из одного сплошного и нескольких
индивидуальных швов <https://ru.wikipedia.org/wiki/%D0%A8%D0%BE%D0%B2>. В
роговице нет кровеносных сосудов <https://ru.wikipedia.org/wiki/%D0%9A%D1%80%D0%BE%D0%B2%D0%B5%D0%BD%D0%BE%D1%81%D0%BD%D1%8B%D0%B5_%D1%81%D0%BE%D1%81%D1%83%D0%B4%D1%8B>,
поэтому не требуется подбор донора по группе крови. Существуют так называемые
«глазные банки <https://ru.wikipedia.org/wiki/%D0%93%D0%BB%D0%B0%D0%B7%D0%BD%D0%BE%D0%B9_%D0%B1%D0%B0%D0%BD%D0%BA>»,
в которых донорские роговицы проверяются на наличие заболеваний и клеточных
нарушений.
Рисунок 3
Период раннего заживления занимает от четырёх до шести недель, а полная стабилизация зрения занимает год и более, однако в долгосрочной перспективе подавляющее большинство трансплантатов прекрасно приживаются. Как сообщает Национальный Фонд Кератоконуса США, сквозная кератопластика является наиболее успешной среди всех процедур трансплантации <https://ru.wikipedia.org/wiki/%D0%A2%D1%80%D0%B0%D0%BD%D1%81%D0%BF%D0%BB%D0%B0%D0%BD%D1%82%D0%B0%D1%86%D0%B8%D1%8F>, и благоприятное приживление наступает в более чем 95 % случаев. Рассасывание продольного шва занимает от трёх до пяти лет, а индивидуальные швы обычно снимают под местной анестезией через несколько месяцев после операции.
Сама операция по пересадке выполняется обычно под наркозом <https://ru.wikipedia.org/wiki/%D0%9D%D0%B0%D1%80%D0%BA%D0%BE%D0%B7> и требует последующего регулярного наблюденияглаза <https://ru.wikipedia.org/wiki/%D0%93%D0%BB%D0%B0%D0%B7> хирургом на протяжении нескольких лет. Острота зрения зачастую заметно улучшается, к тому же новая, ровная форма роговицы позволяет подобрать пациенту очки <https://ru.wikipedia.org/wiki/%D0%9E%D1%87%D0%BA%D0%B8> или линзы. Основными осложнениями после пересадки являютсяваскуляризация роговицы <https://ru.wikipedia.org/wiki/%D0%9D%D0%B5%D0%BE%D0%B2%D0%B0%D1%81%D0%BA%D1%83%D0%BB%D1%8F%D1%80%D0%B8%D0%B7%D0%B0%D1%86%D0%B8%D1%8F_%D1%80%D0%BE%D0%B3%D0%BE%D0%B2%D0%B8%D1%86%D1%8B> и отторжение донорского участка. Потеря зрения при этом крайне редка, хотя могут возникнуть трудности с коррекцией зрения. При тяжёлом отторжении, прибегают к повторным пересадкам, они часто оказываются более успешны. Кератоконус обычно не возникает вновь в пересаженной роговице. Небольшое количество зафиксированных случаев объясняют неполным усечением поврежденной роговицы пациента <https://ru.wikipedia.org/wiki/%D0%9F%D0%B0%D1%86%D0%B8%D0%B5%D0%BD%D1%82> либо некачественным контролем донорской роговицы перед пересадкой. При хорошем начальном заживлении и отсутствии проблем в первые несколько лет после пересадки, долгосрочный прогноз весьма благоприятен.
2) Эпикератофакия.
В редких случаях, при кератоконусе проводят частичную кератопластику, или «эпикератофакию». Эпителиальный слой снимают и приживляют на его место линзообразный участок донорской роговицы. Операция сложна, требует от хирурга особого искусства, и представляет больше проблем в период заживления. Несмотря на это, эпикератофакию иногда проводят тем, кому такая операция показана, в особенности детям.
) Сегментные кольцевые имплантаты.
Кольцевые
сегменты для имплантации в роговицу были разработаны в конце XX века как
альтернатива сквозной кератопластике
<https://ru.wikipedia.org/wiki/%D0%A1%D0%BA%D0%B2%D0%BE%D0%B7%D0%BD%D0%B0%D1%8F_%D0%BA%D0%B5%D1%80%D0%B0%D1%82%D0%BE%D0%BF%D0%BB%D0%B0%D1%81%D1%82%D0%B8%D0%BA%D0%B0>.
Для имплантации делается надрез по периферии роговицы. Две тонких дуги, изготовленных
из полиметилметакрилата, внедряются между слоев стромы роговицы
<https://ru.wikipedia.org/wiki/%D0%A1%D1%82%D1%80%D0%BE%D0%BC%D0%B0_%D1%80%D0%BE%D0%B3%D0%BE%D0%B2%D0%B8%D1%86%D1%8B>
по обе стороны зрачка и надрез закрывается. Сегменты оказывают давление,
направленное наружу от конуса, и его верхушка оседает, принимая более
естественную форму. Установка сегментов проводится амбулаторно под местной
анестезией
<https://ru.wikipedia.org/wiki/%D0%90%D0%BD%D0%B5%D1%81%D1%82%D0%B5%D0%B7%D0%B8%D1%8F>.
К достоинствам процедуры можно отнести то, что имплантаты можно изъять в случае
неудачной коррекции, а также то, что не происходит удаления тканей пациента.
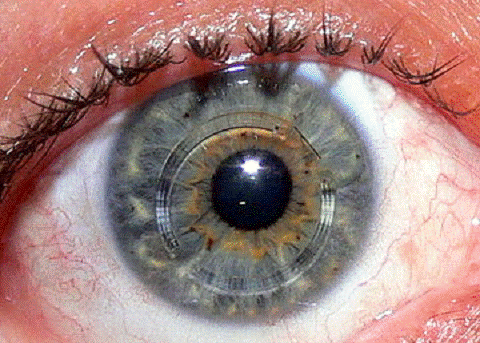
Рисунок 4
Существуют две основных марки внутристромальных колец - Intacs и Ferrara rings. Кольца Intacs более плоские и устанавливаются дальше от зрачка, а Ferrara rings по форме похожи на призму. Intacs были одобрены FDA в 1999 как средство коррекции миопии <https://ru.wikipedia.org/wiki/%D0%9C%D0%B8%D0%BE%D0%BF%D0%B8%D1%8F>, а в 2004 году было дано разрешение на их использование при кератоконусе Сегменты Ferrara rings в настоящее время ожидают вердикта FDA <https://ru.wikipedia.org/wiki/FDA>. Развитие концепции колец предполагает использование специального прозрачного синтетического геля <https://ru.wikipedia.org/wiki/%D0%93%D0%B5%D0%BB%D1%8C>, внедряемого в предварительно сформированный в тканях стромы канал. Проходя полимеризацию, гель в роговице превратится в устойчивый сегмент наподобие изготовленных заранее имплантатов.
Результаты,
полученные на ранних стадиях исследований клинической эффективности
внутристромальных сегментов, в общем положительны, хотя процедура ещё не вошла
в повседневную практику глазной хирургии. После операции может потребоваться
дополнительная коррекция зрения мягкими контактными линзами, как и после
пересадки роговицы. Возможными осложнениями при имплантации сегментов являются
случайное проникновение формируемого хирургом надреза в переднюю камеру глаза
<https://ru.wikipedia.org/w/index.php?title=%D0%9F%D0%B5%D1%80%D0%B5%D0%B4%D0%BD%D1%8F%D1%8F_%D0%BA%D0%B0%D0%BC%D0%B5%D1%80%D0%B0_%D0%B3%D0%BB%D0%B0%D0%B7%D0%B0&action=edit&redlink=1>,
послеоперационные инфекции роговицы, и перемещение сегментов внутри роговицы с
последующим выходом наружу. Процедура даёт надежду достичь коррекции при
сложных формах болезни
<https://ru.wikipedia.org/wiki/%D0%91%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C>,
но твёрдой гарантии улучшения зрения она не обеспечивает. В некоторых случаях,
зрение <https://ru.wikipedia.org/wiki/%D0%97%D1%80%D0%B5%D0%BD%D0%B8%D0%B5>
после имплантации ухудшается.
ЗАКЛЮЧЕНИЕ
В тяжелых случаях, выпирание роговицы может привести к локальному разрыву её внутреннего слоя, десцеметовой оболочки <https://ru.wikipedia.org/wiki/%D0%94%D0%B5%D1%81%D1%86%D0%B5%D0%BC%D0%B5%D1%82%D0%BE%D0%B2%D0%B0_%D0%BC%D0%B5%D0%BC%D0%B1%D1%80%D0%B0%D0%BD%D0%B0>. Водянистая влага передней камеры глаза просачивается внутрь роговицы до того, как десцеметова мембрана успеет затянуться. Пациент ощущает боль и внезапное затуманивание поля зрения, а на роговице появляется молочно-белое пятно. Это явление называется «водянка роговицы». Несмотря на болезненность и неудобство, прозрачность роговицы обычно возвращается спустя шесть-восемь недель. Ускорить процесс восстановления можно с помощью осмотических <https://ru.wikipedia.org/wiki/%D0%9E%D1%81%D0%BC%D0%BE%D1%81> солевых растворов. Рубцевание роговицы усиливается из-за водянки, иногда это даже делает конус более плоским, облегчая подбор контактных линз. В особенно тяжелых случаях, происходит частичный разрыв роговицы, и на её поверхности возникает маленькое вспучивание размером с бусину, заполненное жидкостью.